Consultați articolele și conținutul publicat în acest mediu, precum și rezumatele electronice ale revistelor științifice la momentul publicării
Fiți informat în permanență datorită alertelor și știrilor
Accesați promoții exclusive la abonamente, lansări și cursuri acreditate
Revista Española de Geriatría y Gerontología este Organul de Expresie al Societății, una dintre societățile care se confruntă cu cea mai mare creștere în ceea ce privește numărul afiliaților. Revistă înființată în 1966, ceea ce o face cea mai veche revistă a specialității în limba spaniolă. Sunt publicate în principal articole și recenzii originale de cercetare, precum și note clinice, rapoarte, protocoale și ghiduri de acțiune convenite de societate. Acoperă toate domeniile medicinii, dar întotdeauna din punctul de vedere al îngrijirii pacienților vârstnici. Lucrările urmează un proces de evaluare inter pares, revizuit de colegi externi.
Indexat în:
Excerpta Medica/EMBASE, IBECS, IME, SCOPUS și MEDLINE/PubMed
Urmareste-ne pe:
CiteScore măsoară numărul mediu de citări primite pentru fiecare articol publicat. Citeste mai mult
SJR este o valoare prestigioasă, bazată pe ideea că toate citatele nu sunt egale. SJR folosește un algoritm similar cu rangul de pagină Google; este o măsură cantitativă și calitativă a impactului unei publicații.
SNIP face posibilă compararea impactului revistelor din diferite domenii de subiecte, corectând diferențele de probabilitate de a fi citate care există între revistele de subiecte diferite.
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- Introducere
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- Introducere
- Epoc și îmbătrânire
- Diagnostic
- Tratamentul copdului stabil
- Exacerbări
- Comorbidități
- Conflict de interese
- Bibliografie
Boala pulmonară obstructivă cronică (BPOC) este una dintre cele mai frecvente boli, prevalența sa crește odată cu înaintarea în vârstă și prezintă morbiditate și mortalitate ridicate la populația vârstnică. În prezent, BPOC este considerată o boală inflamatorie caracterizată prin obstrucție pulmonară care nu este complet reversibilă și este asociată cu o comorbiditate ridicată. Tratamentul la vârstnici nu diferă prea mult de cel utilizat la adulții tineri, deși comorbiditatea ridicată, polifarmacia și utilizarea diferitelor dispozitive de inhalare necesită adaptarea tratamentului la fiecare pacient. Prezența exacerbărilor, inactivității și inflamației sistemice împreună cu dispneea determină o scădere a activității fizice și pierderea funcției. În această revizuire vom actualiza fiziologia, diagnosticul și tratamentul BPOC la vârstnici și prevenirea sindroamelor geriatrice în această boală.
Boala pulmonară obstructivă cronică (BPOC) este una dintre cele mai răspândite boli. Prevalența sa crește odată cu vârsta și provoacă o morbiditate și mortalitate ridicată la populația vârstnică. BPOC este considerată în prezent ca o boală inflamatorie caracterizată printr-o obstrucție pulmonară care nu este complet reversibilă și este asociată cu o comorbiditate ridicată. Tratamentul la vârstnici nu diferă mult de cel utilizat la adulții tineri, deși comorbiditatea ridicată, medicamentele eliberate pe bază de rețetă multiplă și utilizarea diferitelor dispozitive de inhalare înseamnă că tratamentul trebuie adaptat fiecărui pacient. Prezența exacerbărilor, inactivității, inflamației sistemice și dispneei duce la scăderea activității și pierderea funcției fizice. În această revizuire vom actualiza fiziologia, diagnosticul și tratamentul BPOC la vârstnici și prevenirea sindroamelor geriatrice în această boală.
Boala pulmonară obstructivă cronică (BPOC) este una dintre cele mai răspândite condiții din mediul nostru, cu un cost economic ridicat și suferință pentru pacienți în ceea ce privește handicapul, pierderea calității vieții și mortalitatea. BPOC se caracterizează printr-o progresie lentă către stadiile avansate ale bolii, care apar de obicei la subiecții vârstnici, în care sunt concentrate majoritatea spitalizărilor. În plus, BPOC la vârstnici are unele caracteristici proprii care se adaugă la limitările obișnuite ale bătrâneții. De fapt, unii autori consideră BPOC o îmbătrânire accelerată a plămânului și implicarea sa extrapulmonară cu prezența miopatiei, malnutriției, patologiilor multiple sau inflamației sistemice este comună altor afecțiuni geriatrice. În această revizuire, vom aprofunda particularitățile BPOC la vârstnici, în ceea ce privește diagnosticul, tratamentul și impactul exacerbărilor și al bolilor asociate.
BPOC afectează 10,2% din populația cu vârste cuprinse între 40 și 80 de ani în Spania, cu o rată de subdiagnostic mai mare de 70%. Prevalența sa este mai mare la bărbați și crește odată cu vârsta, istoricul fumatului și nivelul educațional mai scăzut. Astfel, cea mai mare frecvență apare la grupul de pacienți cu vârsta cuprinsă între 70 și 80 de ani, la care crește la 23%, ajungând la 50% la bărbații cu antecedente de fumat acumulat mai mare de 30 de pachete/an 1. Din păcate, nu avem date epidemiologice peste deceniul opt, deși impactul bolii este cel mai probabil mai mare. Conform datelor Institutului Național de Statistică, BPOC este a cincea cauză de deces în populația generală din Spania - a patra la bărbați - și este una dintre puținele condiții a căror mortalitate continuă să crească. Conform datelor Organizației Mondiale a Sănătății (OMS), BPOC este de așteptat să fie a cincea cauză mondială de ani de viață pierduți sau trăiți cu dizabilități până în 2020 2 .
În ultimul deceniu, cunoștințele noastre despre BPOC au crescut semnificativ, îi cunoaștem mai bine etiopatogeneza și tratamentul, au apărut noi medicamente și nihilismul terapeutic în care a fost găsită boala a fost în mare parte abandonat, ceea ce a îmbunătățit prognozele 3. BPOC este considerată în prezent o afecțiune prevenită și tratabilă, cu o bază inflamatorie și cu o comorbiditate asociată ridicată 4 .
În ciuda prevalenței și a impactului ridicat la pacienții vârstnici, majoritatea studiilor clinice și analizelor nu iau în considerare particularitățile BPOC la vârsta avansată, interacțiunea cu alte afecțiuni frecvente la vârstă înaintată sau impactul acesteia asupra pacienților. Cu toate acestea, știm că pacienții cu vârsta peste 80 de ani spitalizați pentru exacerbarea BPOC au mai multă comorbiditate și o dependență funcțională mai mare decât pacienții mai tineri 5 și că cei cu vârsta peste 85 de ani internați pentru exacerbare au șanse de trei ori mai mari de a muri în timpul internării sau în cele 90 de zile următoare evacuare decât restul, în timp ce posibilitatea de a primi un tratament corect în timpul exacerbării este mai mică 6. Este interesant de observat că atât BPOC, cât și senilitatea în sine sunt asociate cu inflamație sistemică de grad scăzut și că studii recente au constatat îmbătrânirea prematură a parenchimului pulmonar la pacienții cu emfizem 7 .
BPOC și îmbătrânire
BPOC este o boală lent progresivă care permite pacienților să se obișnuiască cu simptomele prin scăderea activității și atribuirea lor în mod greșit fumatului sau vârstei. Dispneea, inițial din efort, generează o scădere a activității cu o scădere a performanței activităților obișnuite, a relațiilor sociale și a unei tendințe spre stilul de viață sedentar. Diagnosticul suspect se bazează pe prezența la un pacient cu antecedente de fumat, dispnee sau oboseală, inițial la efort, împreună cu prezența tusei cronice și expectorației și a semnelor exploratorii. Cu toate acestea, la vârstnici, prezentările atipice sau ușor simptomatice ale bolii sunt frecvente.
Tratamentul BPOC stabil
Scopul tratamentului în BPOC este de a opri pierderea funcției pulmonare, de a preveni exacerbările, de a îmbunătăți sănătatea și capacitatea de efort și, în cele din urmă, de a reduce mortalitatea. Deși există diferite recenzii cu privire la tratamentul BPOC la vârstnici, acestea se referă mai mult la adaptările ghidurilor generale, deoarece nu există ghiduri exclusive de tratament care să vizeze BPOC la vârstnici. Acest lucru se datorează faptului că pacienții vârstnici nu au fost incluși în majoritatea studiilor clinice.
Chiar și la acești pacienți, renunțarea la fumat scade pierderea funcției pulmonare și a mortalității, astfel încât primul pas în tratament este obținerea abținerii la fumat 30,31. Vaccinarea anuală împotriva gripei este recomandată la toți pacienții cu BPOC și vaccinarea pneumococică la cei cu vârsta peste 65 de ani sau cu BPOC severă.
În ceea ce privește tratamentul farmacologic al bolii, acesta se bazează în principal pe medicamente inhalatoare din trei familii diferite: betamimetice, anticolinergice și corticosteroizi inhalatori. Betamimeticele cu acțiune scurtă (salbutamol, terbutalină etc.) trebuie rezervate exclusiv ca medicamente de salvare în plus față de medicamentele de bază sau după cum este necesar la pacienții cu BPOC ușoară. Betamimeticele cu acțiune lungă (formoterol, salmeterol și indacaterol) sunt preferabile celor cu acțiune scurtă. Formoterolul și salmeterolul se administrează la fiecare 12 ore și sunt disponibile în cartușe sub presiune și pulbere uscată. Ambele sunt similare în ceea ce privește eficacitatea și durata, deși au un principiu de acțiune mai rapid în cazul formoterolului. Indacaterolul a fost comercializat anul acesta în țara noastră, are o putere bronhodilatatoare mai mare decât formoterolul și salmeterolul, cu un timp de înjumătățire mai lung care permite administrarea acestuia la fiecare 24 de ore, dimpotrivă, este disponibil doar în pulbere uscată și nu există ca o terapie combinată.
A treia familie de medicamente sunt corticosteroizii inhalatori. Spre deosebire de astm, unde inflamația este predominant eozinofilă, în BPOC predomină inflamația neutrofilă și sensibilitatea sa la corticosteroizii inhalați este mult mai mică. Acestea ar fi indicate la pacienții cu BPOC severă și exacerbări frecvente și la cei în care caracteristicile ambelor afecțiuni coincid (BPOC și astm) și întotdeauna în combinație cu un betamimetic cu acțiune îndelungată.
Terapia triplă - betamimetice cu acțiune îndelungată, anticolinergice și corticosteroizi inhalatori - va fi rezervată acelor pacienți care rămân simptomatici sau cu exacerbări frecvente, cu terapie duală. În studiile clinice, sa demonstrat că utilizarea sa reduce necesitatea spitalizărilor din cauza decompensării bolii, precum și a numărului de exacerbări 36,37 .
Utilizarea teofilinelor ar trebui rezervată pentru cazuri speciale datorită toxicității și interacțiunilor lor farmacologice, deși studii recente sugerează că utilizarea lor la doze mici poate inversa rezistența la corticosteroizi inhalatori la acești pacienți, este nevoie de mai multă muncă 38. Roflumilast, un inhibitor selectiv al fosfodiesterazei 4, a fost comercializat anul acesta în țara noastră și utilizarea acestuia este indicată la pacienții cu BPOC severă (FEV 1 50%), criterii de bronșită cronică și exacerbări frecvente. Utilizarea sa este asociată cu o îmbunătățire a funcției pulmonare și o scădere a numărului de decompensări datorită efectului său antiinflamator, deoarece nu este un medicament bronhodilatator. Administrarea sa este o dată pe zi și oral 39. Vârsta medie a pacienților incluși în studiile clinice a fost de 65 de ani. Nu este recomandată ajustarea dozei la pacienții vârstnici.
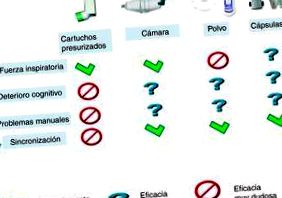
Deoarece medicamentele prin inhalare stau la baza tratamentului BPOC, trebuie să fim atenți atât la tipul de medicament, cât și la dispozitivul inhalator. Cele mai mari probleme la populația vârstnică în utilizarea inhalatoarelor sunt lipsa de coordonare între împușcare și inhalare și capacitatea de a „prinde” și de a activa dispozitivele cu cartuș datorită osteoartritei sau dispraxiei 40. Capacitatea de a învăța să manipuleze corect inhalatoarele scade odată cu afectarea cognitivă, cu un MMSE sub 22/30 este puțin probabil ca aceștia să învețe manipularea corectă a cartușelor sub presiune 41 .
Există discrepanțe cu privire la care este cel mai bun mecanism de inhalare la vârstnici, în timp ce unii autori găsesc o învățare mai bună cu inhalatoarele cu pulbere uscată 42, alții raportează o mai bună conformitate cu cartușele sub presiune, în special asociate cu camera de inhalare. În cazul utilizării cartușelor sub presiune, este preferabil să se utilizeze camere de inhalare 43,44. Alegerea mecanismului ar trebui să se bazeze pe capacitatea de inspirație a subiectului, precum și pe capacitatea sa manuală și de învățare. La fel, trebuie să încercăm să simplificăm tratamentul cât mai mult posibil folosind un singur tip de inhalator ori de câte ori este posibil și să acordăm prioritate celor care transportă combinații de medicamente în același dispozitiv, dacă este indicat tratamentul cu două medicamente. Figura 1 rezumă dispozitivele care sunt posibil cele mai utile în funcție de capacitatea pacientului. Dispozitivele cu pulbere uscată necesită o forță inspiratorie mai mare, dar nu necesită coordonare între ardere și inhalare. Dispozitivele cu capsule permit asigurarea inhalării medicamentului, verificând golirea capsulei după inhalare.
- Fibrilaci; n căști în vârstnici Jurnal spaniol de geriatrie și gerontologie
- BPOC Simptome și tratament al bolii pulmonare obstructive CinfaSalud
- BPOC boală pulmonară obstructivă cronică - Bupa Latam
- Liniile directoare pentru acțiunea în boala pulmonară obstructivă cronică - Ghiduri și știri - Medicină internă
- Influența obezității și a malnutriției; n în insuficiența cardiacă acută Revista Española de