Shane AL, Mody RK, Crump JA și colab. 2017 Ghiduri de practică clinică pentru societatea bolilor infecțioase din America pentru diagnosticul și gestionarea diareei infecțioase. Clin Infect Dis. 2017 29 noiembrie; 65 (12): e45-e80. doi: 10.1093/cid/cix669. PubMed PMID: 29053792; PubMed Central PMCID: PMC5850553.
Riddle MS, DuPont HL, Connor BA. Ghid clinic ACG: Diagnosticul, tratamentul și prevenirea infecțiilor diareice acute la adulți. Sunt J Gastroenterol. 2016 mai; 111 (5): 602-22. doi: 10.1038/ajg.2016.126. Epub 2016 Apr 12. PubMed PMID: 27068718.
DEFINIȚIE ȘI ETIOPATOGENEZĂ Top
Criterii de definiție și clasificare pentru diaree → cap. 1.9.
1. Factori etiologici: viruși (norovirus și alte calicivirusuri; rotavirus, astrovirus, adenovirus); bacterii (enterotoxigenice Escherichia coli, Shigella, Campylobacter, Aeromonas, Vibrio parahemolytic, Salmonella, C. difficile, Yersinia); paraziți (Giardia intestinalis, Entamoeba histolytica, Cystoisospora belli, Cryptosporidium parvum, Microsporidium). Altele: enterotoxine (Staphylococcus aureus, Clostridium perfringens), maree roșie, kerioree (ton).
2. Calea de transmitere: digestivă (mâini contaminate, fomite, alimente sau apă). Sursa de contagiune este de obicei un pacient sau un purtător.
3. Factori de risc: contactul cu un pacient sau purtător; igiena insuficientă a mâinilor; consumul de alimente și apă de origine incertă (contaminat), ouă crude, maioneză, carne gătită sau crudă (Salmonella), carne de pasăre sau lapte și produse lactate (Campylobacter, Salmonella), produse marine (norovirus); antibioterapie (C. difficile); rămâneți în zone endemice (holeră) și în țările în curs de dezvoltare (diaree de călător); aclorhidrie sau leziuni ale mucoasei gastrice (de exemplu, prin ingestia de medicamente); imunodeficiențe.
4. Perioada de incubație și infectivitate: perioada de incubație este de ore sau zile. Pacientul poate elimina agenții patogeni din scaun pentru o perioadă de timp variabilă, de la câteva zile la câteva luni (de exemplu, purtători de Salmonella).
IMAGINE CLINICĂ ȘI ISTORIE NATURALĂ Top
1. Tipuri patogene de diaree infecțioasă:
2. Sindroame clinice (diviziune conform IDSA; uneori se pot suprapune mai multe forme clinice)
1) Diaree acută apoasă sau diaree acută sângeroasă gastroenterită acută. La început predomină vărsăturile, ulterior însoțite de diaree (de obicei apoasă, mai puțin frecvent inflamatorie); este posibilă deshidratare severă (de exemplu, în furie). În diareea sângeroasă (de exemplu, dizenteria bacteriană sau amibiană) predomină diareea cu sânge proaspăt în scaun și dureri abdominale crampe.
2) Diaree prelungită: 7-13 zile.
3) Diaree persistentă: 14-29 zile.
4) Diaree cronică: ≥30 de zile.
3. Alte simptome și semne: dureri abdominale, greață și vărsături, febră, semne de deshidratare (cea mai importantă și mai frecventă complicație a diareei acute → Capitolul 1.9), dureri abdominale la palpare, nivel modificat de conștiință datorat infecției (de exemplu Salmonella) sau deshidratare.
4. Istorie naturală: diareea, indiferent de etiologie, poate avea un curs
1) ușoară: nu influențează activitatea zilnică a pacientului
2) moderată: influențează activitatea zilnică a pacientului, dar nu o deranjează complet sau există simptome îngrijorătoare însoțitoare, p. ex. febră
3) severă: face imposibilă funcționarea normală, desfășurarea activităților planificate sau în caz de diaree sângeroasă; La majoritatea pacienților, diareea infecțioasă acută are o evoluție clinică ușoară și se rezolvă spontan în câteva zile; Salmonella va fi purtătoare cronică (> 1 an), mai ales dacă au primit antibiotice.
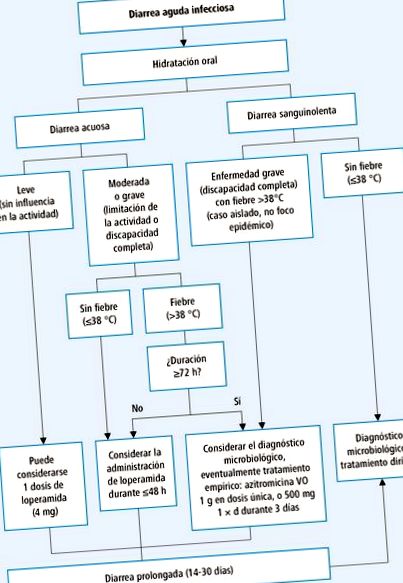
Procedura de diagnostic și terapeutic pentru diareea infecțioasă → Fig. 28-1. În majoritatea cazurilor, testele de diagnostic nu sunt necesare, în special la cei tratați în ambulatoriu. În toate cazurile este esențial să se evalueze gradul de deshidratare → cap. 1.9 .
1. Teste de laborator. Chimia sângelui B (se efectuează la pacienți în stare gravă și/sau cu deshidratare severă, rehidratată intravenos): hiper- sau hiponatremie (deshidratarea izotonică este cea mai frecventă), hipokaliemie, hipomagnezemie, acidoză metabolică, uree crescută și creatinină (insuficiență prerenală), suspectat de sindrom hemolitic uremic). Număr de sânge cu frotiu și număr de trombocite. Examinarea frotiului fecal nu este recomandată pentru a evalua numărul de celule albe din sânge sau pentru a determina calprotectina sau lactoferina în scaun.
Alte cauze ale diareei acute → Cap. 1.9.
Majoritatea pacienților pot fi tratați în ambulatoriu. Indicații pentru internarea în spital: necesitate de rehidratare IV, stare generală slabă, complicații ale diareei infecțioase, febră tifoidă, febră paratifoidă (A, B, C), holeră.
1. Rehidratare: metoda de bază a tratamentului simptomatic → cap. 1.9.
Două. Hrănire: începeți alimentarea orală la sfârșitul etapei eficiente de rehidratare rapidă (3-4 ore). Dieta adecvată se bazează pe amidon gătit (orez, tăiței) și gri, îmbogățit cu biscuiți, banane, iaurt, supe, carne și legume fierte. Bolnavul trebuie să mănânce alimente care îi plac. Cu toate acestea, alimente dificil de digerat, lapte prăjit și dulce trebuie evitate. Mesele mici, dar frecvente sunt mai convenabile. Se recomandă revenirea la o dietă obișnuită atunci când aspectul scaunului devine normal.
3. Medicamente antidiareice: loperamid → ch. 1,9; poate fi utilizat la pacienții cu diaree apoasă fără febră sau cu febră scăzută (contraindicat în cazurile de diaree sângeroasă sau febră mare).
4. Probiotice și prebiotice: poate fi utilizat în diaree acută la adulți cu imunitate conservată (pentru ameliorarea simptomelor și reducerea durerii diareei).
5. Tratamentul altor tulburări (acidoză metabolică, tulburări electrolitice) → Cap. 19.1.
Indicațiile sunt limitate, deoarece majoritatea cazurilor se rezolvă spontan.
Tratamentul cauzal este indicat în diareea acută de etiologie parazitară.
1. Antibioterapie empirică: indicat în diareea călătorului → cap. 4.28.1.1, precum și în așteptarea rezultatelor culturii scaunelor la pacienții cu diaree inflamatorie severă (febră, urgență rectală dureroasă, sânge în scaun, infecție cauzată de Salmonella, C. jejuni, Yersinia, Shigella) și la pacienții cu imunodeficiență. Utilizați fluorochinolonă (ciprofloxacină 500 mg 2 × d; levoxacină 500 mg 1 × d; sau ofloxacină 400 mg 1 × sau 200 mg 2 × d) timp de 3-5 zile sau azitromicină PO (1 g doză unică sau 500 mg/zi pentru 3 zile; de preferință în diaree sângeroasă cu febră). În caz de sepsis sau suspiciune de febră tifoidă după prelevarea de probe de sânge, scaun și urină pentru teste microbiologice, administrați un antibiotic cu spectru înalt, urmat de un antibiotic vizat. Nu utilizați antibiotice în infecția cu tulpina E. coli STEC 0157 sau alte tulpini producătoare de toxine Shiga 2 .
Două. Terapie cu antibiotice vizată
1) Salmonella (alta decât S. typhi): nerecomandată în infecțiile ușoare și asimptomatice; utilizare în cazuri de evoluție severă, sepsis sau factori de risc pentru infecția extraintestinală (→ Complicații); infecții contractate în Asia → azitromicină 500 mg PO 1 × d ceftriaxonă 2 g iv. 1 × d timp de 7 zile (14 zile, în cazul pacienților imunosupresați); infecții contractate în afara Asiei → PO ciprofloxacină sau levofloxacină (doza de mai sus) timp de 7-10 zile (14 zile, în cazul pacientului imunosupresat).
2) S. typhi → fluorochinolone (ciprofloxacină la fel ca mai sus, norfloxacină 400 mg 2 × d) timp de 10-14 zile; alternativ azitromicină sau cefalosporine de a treia generație (de exemplu ceftriaxonă 1-2 g/zi).
3) C. jejuni → azitromicină (500 mg 1 × d timp de 3 zile) sau eritromicină PO 500 mg 4 × d timp de 5 zile sau ciprofloxacină 500 mg PO 2 × d timp de 5 zile.
4) Shigella → fluorochinolonă (ciprofloxacină PO 750 mg sau levofloxacină PO 500 mg 1 × d timp de 3 zile; sau azitromicină 500 mg 1 × d, timp de 3 zile sau ceftriaxonă iv. 1-2 g/d 1 × d timp de 5 zile).
5) E coli: tulpini enterotoxigenice (ECET), enteropatogene (ECCE), enteroinvazive (ECCE), în general infecții autolimitate → Cap. 4.28.1.1; Tulpinile enterohemoragice (EHEC) → evită antibioticele și acele medicamente care reduc peristaltismul, datorită rezultatului lor incert și a riscului de sindrom hemolitic uremic.
6) Aeromonas sau Plesiomonas → ciprofloxacină PO 750 mg 1 × d sau levofloxacină PO 750 mg 1 × d timp de 3 zile sau cotrimoxazol PO 960 mg 2 × d timp de 3 zile.
7) Yersinia: antibioticele sunt de obicei inutile; în infecții cu evoluție severă, hemocromatoză/hemosideroză și la pacienții imunosupresați → ciprofloxacină PO 500 mg 2 × d sau cotrimoxazol PO 8 mg/kg/zi în 2 doze divizate, sau doxiciclină PO 100 mg 2 × d; în caz de bacteremie → iv ceftriaxonă. 2 g sau ciprofloxacină iv. 400 mg 2 × d; în sepsis → ceftriaxonă iv. 2 g 1 × d împreună cu gentamicină sau tobramicină iv. la o doză de 5 mg/kg/zi 1 × zi; durata tratamentului în cazurile limitate la tractul digestiv este de obicei de 5 zile, în caz de bacteremie sau sepsis 2-3 săptămâni.
8) Vibrio cholerae O1 sau O139 → azitromicină PO 500 mg 1 × d timp de 3 zile sau doxiciclină PO 300 mg într-o singură doză sau tetraciclină 500 mg PO 4 × d timp de 3 zile; sau eritromicină 250 mg PO 3 × d timp de 3 zile sau ciprofloxacină PO 1 g într-o singură doză.
9) Giardia intestinalis → cap. 4.28.4.2.
10) Cryptosporidium: persoane imunocompetente, neinfectate cu HIV → nitazoxanidă PO 500 mg 2 × d timp de 3 zile; HIV infectat → nitazoxanidă PO 500-1000 mg 2 × d timp de 14 zile + tratamentul infecției cu HIV.
11) Isospora, Cyclospora → cotrimoxazol 960 mg 2 × d timp de 7-10 zile.
12) Microsporidium: infectat cu HIV → albendazol PO 400 mg 2 × d timp de 2-4 săptămâni (ineficient în infecția cu E. bieneusi și Vitforma corneae); în infecția cu Trachipleistophora sau Anncaliia, asociați itraconazol PO 400 mg 1 × d; îmbunătățirea imunocompetenței.
Acestea depind de etiologie:
1) Colită hemoragică (EHEC, Shigella, Vibrio parahaemolyticus, Campylobacter, Salmonella)
2) megacolon toxic, perforație intestinală (STEC și Shigella, rar: C. difficile, Campylobacter, Salmonella, Yersinia)
3) sindrom uremic hemolitic (STEC serotip O157: H7 și Shigella dysenteriae serotip 1, rar Campylobacter) → Cap. 15.19.3.2
4) artrita reactivă (Shigella, Salmonella, Campylobacter, Yersinia; cu frecvență mică Giardia Da Ciclospora cayetanensi)
5) Sindromul intestinului iritabil post-infecțios (Campylobacter, Shigella, Salmonella, STEC, Giardia intestinalis)
6) infecții focale la distanță, aortită, osteită, artrită, colecistită, abcese în diferite organe sau sepsis (Salmonella, Yersinia, rar Campylobacter sau Shigella); factori de risc: vârsta de 50 de ani, proteză a căilor biliare, boli cardiace congenitale, ateroscleroză severă, boală neoplazică, boală cronică renală cronică, imunodeficiență, diabet, sindrom de supraîncărcare a fierului (risc de infecții grave cu bacili Yersinia)
7) malnutriție și cașexie (diverși agenți patogeni)
8) Sindromul Guillain-Barré (C. jejuni).
În majoritatea cazurilor este bine. O evoluție serioasă și moartea sunt posibile în vârstele extreme ale vieții. Un pacient cu diaree acută necesită câteva zile de concediu medical. În cazul lucrătorilor implicați în manipularea produselor alimentare și în gastronomie sau în alte locuri de muncă care necesită în mod legal teste de depistare a purtătorului, cu infecție confirmată cu Salmonella, Shigella sau holeră, este esențial să nu lucrați până când nu se obțin trei rezultate negative în cultura scaunului 3 zile următoare).
1) Igiena mâinilor: spălați-vă mâinile cu atenție cu săpun și apă după defecare și schimbări de scutece, după contactul cu instalațiile sanitare, cu animalele, înainte de a mânca și pregăti mesele, după manipularea cărnii crude sau a ouălor
2) controlul și respectarea reglementărilor sanitare pentru producția și distribuția produselor alimentare și a apei
3) Notificare obligatorie către autoritățile sanitare și epidemiologice corespunzătoare cu privire la toate cazurile de holeră, dizenterie bacteriană (Shigella) și febra amibiană, tifoidă și febră paratifoidă AC, precum și infecții cu bacili paratifoizi, yersinioză (Y. enterocolitica, Y. pseudotuberculoză), campilobacterioză, (C. jejuni), colită hemoragică E. Coli (EHEC, ECEI), salmoneloză zoonotică, criptosporidioză (C. parvum) și giardioză (G. lamblia), diaree virală (rotavirus, enterovirus, calcivirus) și probabilă etiologie infecțioasă
4) supravegherea epidemiologică și detectarea surselor de infecție (investigație epidemiologică)
5) teste pentru a determina statutul de purtător la persoanele care se convalesc de holeră, febră tifoidă sau paratifoidă, salmoneloză sau dizenterie bacteriană
6) teste pentru identificarea statutului de purtător (Salmonella sau Shigella): la persoanele care încep să lucreze sau să îndeplinească sarcini care prezintă riscul de a transmite infecția altor persoane, precum și la elevii și elevii școlilor care se pregătesc pentru acest tip de profesii, chiar înainte de a începe practicile; Testele (3 culturi de scaun în următoarele 3 zile) pot fi efectuate la orice centru de sănătate
7) vaccinarea împotriva: rotavirusului (recomandat la copii), holeră (adulți care călătoresc în zone endemice), febra tifoidă (persoanele expuse la infecție prin serotip typhi de Salmonella enterica).
Fig. 28-1. Algoritm privind gestionarea diareei infecțioase acute (nu se referă la diareea călătorului; conform ghidurilor ACG din 2016; modificat)
- Diagnostic; stico microbiol; Simptomele bolilor infecțioase ale hepatitei virale și ale microbiologiei
- Diabet Boli legate de alimentație
- Diabet insipid - Boli ale hipotalamusului și hipofizei - Boli - Medicină
- Ins diabet; cere nefrog; nica - Tulburări ale rinichilor și ale tractului urinar - Merck Manual versi; n
- Dieta vegană și diareea - Dieta vegană