Jurnalul de Gastroenterologie din Mexic Este organul oficial al Asociației Mexicane de Gastroenterologie. Spațiile sale sunt deschise membrilor Asociației, precum și oricărui membru al comunității medicale care își exprimă interesul de a utiliza acest forum pentru a-și publica lucrările, respectând politicile editoriale ale publicației. Obiectivul principal al revistei este de a publica lucrări originale din domeniul larg al gastroenterologiei, precum și de a furniza informații actualizate și relevante cu privire la specialitate și domenii conexe. Lucrările științifice includ domeniile de gastroenterologie clinică, endoscopică, chirurgicală, pediatrică și discipline conexe. Revista acceptă spre publicare, în spaniolă și engleză, articole originale, scrisori științifice, articole de revizuire, orientări clinice, consens, comentarii editoriale, scrisori către redactori, comunicări scurte și imagini clinice în gastroenterologie.
Indexat în:
Directory of Open Access Journals (DOAJ), Emerging Sources Citation Index (ESCI) de Web of Science, Index Medicus Latinoamericano, Mexican Index of Biomedical Journals (IMBIOMED), Latindex, PubMed-MEDLINE, Scopus, Classification System of Mexican Science Journals and CONACYT Tehnologie (CRMCyT)
Urmareste-ne pe:
CiteScore măsoară numărul mediu de citări primite pentru fiecare articol publicat. Citeste mai mult
SJR este o valoare prestigioasă, bazată pe ideea că toate citatele nu sunt egale. SJR folosește un algoritm similar cu rangul de pagină Google; este o măsură cantitativă și calitativă a impactului unei publicații.
SNIP face posibilă compararea impactului revistelor din diferite domenii de subiecte, corectând diferențele de probabilitate de a fi citate care există între revistele de subiecte diferite.
Epidermoliza buloasă dobândită (EBA) este o boală dermatologică rară de etiologie autoimună, caracterizată prin producerea de autoanticorpi IgG împotriva colagenului VII, una dintre componentele principale ale fibrilelor de ancorare prezente în sub-lamina densa a epiteliului. 1-5 Clinic, este o boală eterogenă caracterizată prin formarea de vezicule, bulle sau bulle și eroziuni pe piele sau mucoasă, pe suprafețe supuse traumatismului, rezultând în formarea de cicatrici retractabile, aderențe și stenoze. 6 În diagnosticul diferențial, este necesar să se ia în considerare dermatozele subepidermice, în special pemfigoidul bulos. 7 Diagnosticul patologic relevă clivajul subepidermic, iar imunofluorescența directă (DIF) prezintă depozite liniare de C3, IgG, IgA sau IgM la joncțiunea dermoepidermică. Auto-anticorpii sunt detectați pe partea dermică a clivajului prin imunofluorescență indirectă (piele despărțită de sare). 5 Identificarea autoantigenului (colagen VII) poate fi efectuată prin imunoblot, utilizând antigen specific (colagen VII recombinant).
Numărul cazurilor de ABE raportate în literatură nu a fost prea mare. Publicațiile se referă în principal la cei cu simptome severe. 8 Prezentăm cazul unui pacient cu diagnostic confirmat de EBA și stenoză punctată a esofagului, tratat endoscopic cu succes, pe baza dilatării cu tuburi de diametru mic, asociat cu injecție intralezională de corticosteroizi și menținerea diametrului lumenului esofagian cu tub nazogastric.
? Prezentarea cazului
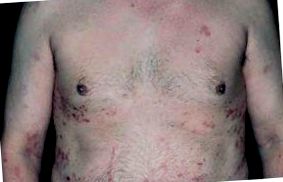
Un bărbat alb, în vârstă de 44 de ani, cu leziuni cutanate și mucoase diagnosticat cu 15 ani mai devreme ca epidermoliză buloasă dobândită (ABE) (Figura 1). Starea cutanată-mucoasă a fost tratată la Serviciul de dermatologie al Spitalului de Clinici al Facultății de Medicină a Universității din São Paulo (HCFMUSP-Brazilia). A fost negat un istoric familial de piele, cicatrici sau tulburări de dermatoză și un istoric personal de boală buloasă în copilărie.
? Figura 1. Leziuni cutanate.
Studiul patologic a demonstrat formarea bulelor subepidermice cu puțini neutrofili. Imunofluorescența directă a relevat un depozit liniar continu omogen în zona membranei bazale a complexelor IgG și C3. Imunofluorescența indirectă (IFI) a fost negativă. Tehnica indirectă a pielii despicate de sare (SS) a demonstrat depuneri fluorescente pe partea dermică a clivajului, confirmând suspiciunea clinică a EBA (Figura 2).
? Figura 2. Imunofluorescență directă divizată în sare a pielii (fluorescență laterală dermică): A). Piele integrală. B). Desprinderea epidermei.
Pacientul a început tratamentul cu prednison la o doză de 80 mg/zi și azatioprină 100 mg/zi cu remisie a pielii și simptome orale. Cu toate acestea, ea a prezentat odinofagie și disfagie progresivă, pentru care s-a solicitat o endoscopie gastrointestinală superioară, care a raportat prezența aderențelor în hipofaringe, fără posibilitatea unei abordări esofagiene. A fost trimis la serviciul de otorinolaringologie și logopedie pentru secțiunea de aderențe, fără a obține îmbunătățiri clinice semnificative. Pacientul a prezentat progresia disfagiei lichide și pierderea în greutate de 18,5 kg până la atingerea unui indice de masă corporală de 22,5 kg/m 2. A fost efectuat un studiu dinamic de înghițire, care a arătat disfagie moderată pentru solide și pentru volume mai mari de 10 ml, fără a găsi leziuni buloase active în hipofaringe. Studiul cu mediu de contrast (bariu) al esofagului a relevat stenoza segmentară neregulată în treimea proximală și mijlocie a esofagului (Figura 3). A fost transferat la Serviciul de endoscopie gastrointestinală al HCFMUSP pentru tratament endoscopic cu dilatatoare.
? Figura 3. Esofagogramă care prezintă stenoză segmentară în esofagul proximal.
Procedura a fost efectuată sub sedare conștientă, folosind echipamente ultra-subțiri (Olympus N180) cu un ecartament de 5,2 mm, permițând identificarea unei aderențe mici în palatul moale și hipofaringe, precum și prezența unei punți fibrotice proximale vârful adânciturii piriforme. dreapta, aceeași care s-a rupt la trecerea prin endoscop. În esofagul proximal, la 3 cm sub cricopharynx, a fost identificată o zonă de stenoză concentrică, punctată și netransportabilă la trecerea endoscopului (Figura 4).
? Figura 4. Aspect endoscopic al stricturii esofagiene.
În fața acestei situații, s-a decis avansarea unui cateter cu ghidaj de teflon (0,035 mm), care a fost introdus fără rezistență prin stenoză, urmat de dilatații cu sonde termoplastice, model Savary-Gilliard, de calibru 5 mm, 7 mm. și 9 mm fără complicații. La examinarea endoscopică, a fost identificat un segment stenotic de 6 cm lungime, cu o cale sinuoasă, cu zone de epiteliu denudat. A fost plasat un tub nazogastric (NGS) numărul 16 și a fost programată o a doua sesiune de dilatare în șapte zile. În cadrul celui de-al doilea examen endoscopic, s-a evidențiat o stenoză segmentară cu diametru mai mare comparativ cu studiul anterior, s-a efectuat o nouă dilatare cu sonde termoplastice de la 7 mm la 11 mm cu injecție intralezională de 40 mg acetat de triamcinolonă și un nou număr de NGS 18 a fost plasat.încă șapte zile. A treia revizuire endoscopică a arătat o creștere a diametrului luminal esofagian (aproximativ 10 mm), cu repararea țesuturilor, și a treia sesiune de dilatare a fost efectuată cu sonde de la 9 mm la 11 mm, urmată de injecția intralesională de 40 mg de acetat de triamcinolonă în toate patru cadrane, fără complicații. Pacientul a rămas asimptomatic, cu o bună acceptare a unei diete solide.
O nouă examinare endoscopică de control a fost efectuată la 30 de zile după ultima sesiune de dilatare, observând rezoluția stenozei descrise anterior, a zonelor de reparare a țesuturilor și a siturilor mici de scalare, fără identificarea leziunilor buloase și permiterea trecerii endoscopului 9,8 mm fără dificultate (Figura 5A ).
? Figura 5. A). Aspect endoscopic după patru ședințe de dilatare și injecție intralesională de acetat de triamcinolonă. B). Aspect endoscopic după trei luni de tratament endoscopic.
La trei luni de la ultimul tratament endoscopic, pacientul a rămas asimptomatic, cu creștere în greutate, fără alte complicații digestive, cu remisie totală a leziunilor cutanate și sub tratamentul EBA cu corticosteroizi. În ultima endoscopie, nu au fost detectate leziuni active ale mucoasei esofagiene (Figura 5B), fapt care a fost coroborat de absența complexelor imune în DIF.
Stenoza esofagului poate fi evidențiată atât în forma congenitală (EBC), cât și în forma dobândită (EBA) a epidermolizei buloase și, deși această boală apare în principal la adulții de vârstă mijlocie, poate afecta și copiii la care diagnosticul devine mai dificil. . 9
Implicarea esofagiană nu apare la toți pacienții cu EBA. Richter și McNutt au raportat o suspiciune de „epidermoliză buloasă distrofică dobândită” la o femeie de 56 de ani cu stenoză esofagiană, care nu a fost supusă microscopiei imunoelectronice. 10 Ray și colab. Au publicat un caz de EBA asociat cu boli inflamatorii intestinale, fără disfagie, la care endoscopia nu a prezentat leziuni ale esofagului, deși biopsia cutanată a arătat depozite de IgG și C3 la joncțiunea dermo-epidermică. 11 Printre ipotezele care explică implicarea sporadică a esofagului în EBA, se numără faptul că în această patologie apariția leziunilor cutanate-mucoase este mai mică decât cea observată în EBC și faptul că la adulți calibrul esofagului este mai mare, denotând mai puține manifestări clinice și mai puțină investigație a acestei patologii. Motivul pentru care zona cea mai afectată din EBA este treimea proximală este încă necunoscut. Există probabil o relație între segmentul muscular striat, forța de contracție mai mare și fragilitatea dintre epiteliul stratificat scuamos și membrana bazală ancorată de fibrile, unde colagenul VII este un constituent fundamental. 12
Disfagia poate avea alte explicații în epidermoliza buloasă. Asocierea EBA cu bolile neoplazice a fost raportată de Tayara, 13 care a publicat un caz al unui pacient cu neoplazie mamară și uterină, pe lângă faptul că este purtător de poliartrită reumatoidă, hipertensiune arterială și stenoză esofagiană cu impact asupra alimentelor. Asocierea EBA cu nefropatia IgA a fost descrisă de Miyagawa și colab. 14 la un pacient cu un inel substenotic în esofag care nu a fost tratat prin dilatare.
Stenoza esofagului este frecventă în EBC cauzând disfagie progresivă, care necesită sesiuni repetate cu tuburi de dilatație. 9 Au fost raportate alte alternative terapeutice, cum ar fi administrarea de fenitoină, verapamil și corticosteroizi cu intenția de a îmbunătăți vindecarea pielii, corectarea dismotilității și, respectiv, reducerea edemului, dar acest lucru s-a dovedit a fi ineficient. cincisprezece
Au fost raportate alte opțiuni pentru tratamentul endoscopic al stricturilor. Dintre acestea, utilizarea baloanelor dilatatoare hidrostatice cu expansiune radială controlată de diametru mic (6 mm, 8 mm și 10 mm) cu rezultate bune, 8,15, precum și utilizarea laserului de Carroll și colab.6 într-un 35- pacientul în vârstă de un an se remarcă.cu EBA și stenoză a hipofaringelui și esofagului proximal, obținându-se o îmbunătățire marcată a disfagiei. Dilatarea cu balon de aer TTS a fost stabilită ca tratament standard pentru stricturile recurente, deoarece acestea cauzează mai puține traume mecanice. 19 Spre deosebire de celelalte tipuri mai frecvente de stricturi, cum ar fi caustic, peptic, anastomotic și malign, care implică mai multe straturi ale peretelui esofagian, în EBA, mucoasa și mușchiul mucoasei sunt greu afectate. În acest sens, trebuie amintit că dilatarea cu sonde de calibru mai mare de 11 mm poate provoca leziuni profunde în peretele organului, stimulând repararea cicatricilor exacerbate, cu restenoza ulterioară care este dificil de răspuns la tratament, astfel încât utilizarea sondele trebuie să fie moderate.
Există alte alternative terapeutice excepționale, cum ar fi cea propusă de Thornton 20, care a realizat recanalizarea completă a stenozei esofagiene printr-o puncție cu acul Rosch-Uchida, urmată de dilatarea balonului. Cu toate acestea, aceasta este o metodă puțin cunoscută și nu fără complicații. Când terapia endoscopică nu reușește, esofagectomia totală cu transpunere a colonului a fost tratamentul la alegere. Acesta este un comportament radical care implică riscurile unei intervenții chirurgicale majore într-o boală cu evoluție benignă. douăzeci și unu
Alte măsuri sunt de obicei necesare în tratamentul complet al acestor pacienți. Gastrostomia este o opțiune utilizată în cazuri selectate, deoarece, în ciuda tuturor dezavantajelor sale, evită trauma mucoasei esofagiene datorită ingestiei de alimente în zona stenozei, permite creșterea în greutate, îmbunătățirea vindecării și reducerea episoadelor de esofag impactare. Această formă de repaus esofagian în raport cu trecerea alimentelor poate fi obținută și cu ajutorul unui tub nazogastric după sesiunea de dilatare, care permite așteptarea reparării țesuturilor și creșterea diametrului esofagului.
Diagnosticul precoce al afectării esofagiene este de o importanță fundamentală la pacienții cu ABE pentru a le oferi un tratament adecvat și în timp util.
Corespondență: Eduardo Guimarães Hourneaux de Moura.
Av. Dr. Enéas de Carvalho Aguiar 255, clădirea ambulatorie, etajul șase.
Telefon: 05403-900, São Paulo, Brazilia. Telefon: 55 1130696460.
E-mail: [email protected].
Primit pe 16 februarie 2010;
acceptat la 18 mai 2011.
- Simptome de indigestie și tratamentul profanării intestinale Competente în sănătate la iLive
- Curcuma ajută la tratarea ficatului gras - mai bine cu sănătatea
- DANS ÎN TRATAMENTUL OBEZITĂȚII COPILARII PROTOCOL PROPUS
- Inflamația pancreasului - tratament
- Ei găsesc un tratament eficient împotriva bolilor hepatice cronice în modele experimentale