Gingivostomatită herpetică primară. Conduita dentară.
Yuni J. Salinas M * Ronald E. Millán I *
* Od. Esp. În Parodontică, absolvită de la Universidad del Zulia Venezuela, membru al Capitolului Societății Venezuelene de Parodontologie Zuliano.
Cuvinte cheie: gingivostomatită herpetică primară, gingivostomatită herpetică, GEH.
Cuvinte cheie: gingivostomatită herpetică primară, gingivostomatită herpetică, HGS.
Primit pentru arbitraj: 03.03.2006 Acceptat pentru publicare: 11/06/2007
Se știe că numeroase infecții virale provoacă gingivită. Cele mai importante sunt virusurile herpesului: virusul herpes simplex tip 1 și 2 și herpes varicella zoster. Aceste virusuri pătrund de obicei în corpul uman în timpul copilăriei și provoacă boli care se bazează pe mucoasa bucală, urmate de perioade de latență și, uneori, de reactivare. Virusul herpes simplex tip 1 (HSV-1) cauzează de obicei manifestări orale, în timp ce virusul herpes simplex tip 2 (HSV-2) este implicat în principal în infecții anogenitale și cauzează doar ocazional infecții orale. Infecțiile cu herpes simplex sunt printre cele mai frecvente infecții virale. 1
Virusii herpesului uman aparțin familiei Herpesviridae, formată din opt viruși. Virusul herpes simplex tip 1 (HSV-1) este răspândit pe scară largă în lume și este cauza unei varietăți de imagini clinice. În general, infectează cavitatea bucală, ochii și pielea feței, deși poate da și manifestări genitale. Infecția are loc prin contact direct cu leziuni sau secreții care conțin virusul, de la indivizi infectați sau excretori asimptomatici, în general înainte de vârsta de 5 ani. În majoritatea cazurilor nu există boală (infecție asimptomatică) și într-o măsură mai mică se prezintă ca gingivostomatită sau keratoconjunctivită herpetică. 2.3
Această entitate se găsește în clasificarea bolilor și afecțiunilor parodontale, în cadrul grupului de leziuni gingivale care nu sunt induse de placa dentobacteriană de origine virală în special în infecțiile cu herpesvirus. 6
Gingivostomatita herpetică primară este definită ca o infecție primară a cavității bucale, cauzată de HSV-1. 7,8, care este mai frecvent la nou-născuți și copii sub 6 ani, 9,10 VHS-2 9, acesta fiind cel mai frecvent, dar este înregistrat și la adolescenți și adulți, ceea ce constituie o urgență în stomatologie. 11-13 Când apare la adulții tineri, poate fi asociat cu infecția cu HIV. 11 Apare cu aceeași frecvență la ambele sexe. Cu toate acestea, la majoritatea oamenilor infecția primară este asimptomatică. 1 Perioada de incubație variază de la 2 la 20 de zile. 2.3
După infecție primară sau inoculare, virusul urcă pe nervii senzoriali sau autonomi și persistă ca HSV latent în ganglionii care inervează locul. În aproape o treime din populația lumii, manifestările secundare apar ca urmare a diferiților stimuli, cum ar fi lumina soarelui, traume, infecții, febră sau stres, HSV-1 poate fi reactivat. Manifestările secundare sunt herpesul rece, genital și ocular și encefalita herpetică. 2,3,8
Gingivostomatita herpetică primară este contagioasă. 14 Deși există rapoarte de gingivostomatită acută herpetică recurentă, 15 ea nu reapare aproape niciodată, cu excepția cazului în care imunitatea este atenuată de o boală sistemică debilitantă. Infecția herpetică secundară a pielii, cum ar fi răni, reapare. 14.15
Herpesul simplex este un virus ADN cu capacitate infecțioasă redusă, care după intrarea în epiteliul mucoasei bucale ajunge la terminațiile nervoase și prin transport retrograd prin reticulul endoplasmatic neted (200-300 mm/zi) se deplasează către ganglionul trigemenului unde poate rămâne latentă ani de zile. 1 rămâne ca un episom (nu se integrează în genom) în neuroni și se integrează doar în cazul replicării virale. 16 Având în vedere patogeneza infecției cu HSV, se sugerează că multiplicarea virusului herpes într-un loc cu acces la țesuturile orale ar putea explica manifestarea virală în secrețiile orale și frecvența ridicată a recurenței în cavitatea bucală. 7
Zakay-Rones și colab., 17 fac ipoteza că manifestarea ar putea apărea și în țesuturile extraneurale și că gingia ar putea funcționa ca un alt loc de acumulare pentru HSV, coroborat cu studiul realizat de Amit și colab. 18
Mediul sulcus parodontal oferă virusului o locație centrală, din care recidiva poate începe în timpul traumei, perioadelor de stres. Virusul este adesea stimulat după tratament dentar de rutină, în legătură cu stresul pacientului și rănirea țesutului sulcus în timpul procedurilor precum scalarea și planificarea rădăcinii sau pregătirea dinților. Răspândirea infecției în cavitatea bucală se poate datora fluctuației celulelor epiteliale ale sulcusului 19 sau transferului leucocitar, a cărui cale principală de intrare în cavitatea bucală este sulul gingival. douăzeci
Uneori, virusurile herpetice pot juca un rol esențial în reapariția eritemului multiform. În prezent, nu se știe dacă este implicat și în alte boli orale, dar herpes simplex a fost detectat în gingivită, gingivită necrozantă și parodontită. Când un bebeluș este infectat, uneori din cauza răni recidive a părinților, acesta este adesea diagnosticat greșit ca momentul erupției unui dinte. Pe măsură ce obiceiurile de igienă devin populare în societatea industrializată, tot mai multe infecții primare apar la vârste mai târzii. 1 Se estimează că în SUA există aproximativ o jumătate de milion de cazuri pe an 21
Exantemul brusc (SS) este asociat cu infecția cu virusul herpesului uman 6 (HHV-6) subtipul B. Este un virus larg răspândit în populația lumii și este dobândit la o vârstă fragedă, prin contactul cu saliva infectată. Este un virus limfotrop (infectează LTcd4), dar a fost găsit în mai multe țesuturi ale corpului, motiv pentru care a fost asociat cu diferite boli. Se presupune că persistă latent în infectate, în glandele salivare și în monocitele macrofage. SS apare devreme în copilărie și se caracterizează printr-o febră mare timp de 2 până la 3 zile, după care apare o erupție care începe pe față și trunchi și apoi implică extremitățile, care coincide cu scăderea febrei. Anticorpii IgM se formează la șapte zile după infecție și persistă timp de 3 săptămâni, în timp ce IgG-urile încep la șapte zile și persistă cel puțin 2 luni după infecție. Diagnosticul SS este clinic și în cazurile complicate cu hepatită sau encefalită se poate efectua PCR cu sânge sau LCR. Testele serologice de rutină nu sunt disponibile. Nu există vaccin sau antiviral eficient. 2-5
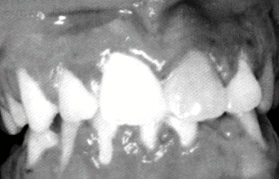
Figura 1: Gingivostomatită herpetică primară: eritem difuz tipic. 7
Figura 2: Gingivostomatită herpetică primară: se observă că ulcerele afectează marginea gingivală, dar nu papilele interdentare în principal. Ulcerul circular al gingiei celui de-al 2-lea. premolarul este foarte indicativ al diagnosticului. 53
Figura 3: Gingivostomatită herpetică primară: vezicule în gingie. 7 ç
Figura 4: Gingivostomatită herpetică primară: leziuni vezico-erozive multiple pe mucoasă și buze în gingivită permanentă. 53
Figura 5: Gingivostomatită herpetică primară: produce sensibilitate la exemă, prevenind consumul. 53-55
Figura 6: formele recurente de gingivostomatită herpetică primară la adulți sunt adesea confundate cu aftele. Veziculele individuale sunt vizibile pe mucoasa palatină. ? Asimetria ? de gingivită la dinții anteriori mandibulari exclude diagnosticul inflamației plăcii. 53-55
Figura 7: exemplu tipic al consecinței atunci când dentistul nu poartă mănuși: vezicule herpetice pe deget. 54
Figura 8: Leziune de herpes simplex situată la colțul buzei la o femeie adultă care participă la consultație
Figura 9: leziune herpes simplex situată sub buza inferioară la un pacient adult de sex masculin care participă la consultație
Gingivostomatita este o afecțiune febrilă cu odinofagie și vezicule dureroase pe buze, gingii, mucoasa orală și porțiunea anterioară a limbii și a palatului dur. Leziunile sunt friabile, ulcerate și pot sângera ușor. Poate apărea limfadenopatie cervicală sau submentală. Durata gingivostomatitei este de 10-14 zile și vărsarea virală persistă până la rezolvarea leziunilor. 2,3 Semne și simptome orale prezente ca gingivită severă 1 cu implicare difuză, eritematoasă, strălucitoare a gingiei și a mucoasei bucale adiacente, cu diferite grade de edem, hemoragie gingivală. În stadiul său inițial se remarcă prin prezența veziculelor discrete și sferice pe gingia, mucoasa labială și vestibulară, palatul moale, faringele, mucoasa sublinguală și limba. 7.8
După aproximativ 24 de ore, veziculele se rup și formează mici ulcere dureroase, cu o margine de halou roșu ridicat și o porțiune centrală gălbuie sau alb-cenușie. Acest lucru se întâmplă în zone larg separate sau în grupuri unde există confluență. Ocazional, gingivostomatita acută herpetică apare fără vezicule evidente. 7.8
Tabloul clinic este în continuare agravat de acumularea plăcii dentobacteriene, datorită igienei bucale deficitare și a suspendării funcției de mestecat. Această inflamație apare cu zile înainte de ulcer. Cursul tulburării este limitat la 7-10 zile. Eritemul și edemul gingival difuz care apar la începutul bolii persistă câteva zile după vindecarea leziunilor ulcerative. Nu au mai rămas cicatrici în regiunile în care ulcerele s-au remis. 1
Ganglionii limfatici regionali sunt adesea fragili și umflați. Anomalia este însoțită de simptome de sensibilitate. în cavitatea bucală care interferează cu aportul de alimente, vorbirea și înghițirea. Scurgerea salivară este evidentă; la nou-născuți, lipsa hranei și a aportului de lichide poate provoca deshidratare, situație care necesită spitalizare și administrare parenterală de lichide. Semnele și simptomele sistemice și extraorale care apar de obicei sunt adenita cervicală, limfadenopatia, mialgia, febra până la 38,3 până la 40,6 ° C și stare generală de rău. 7.8
Durerea, arsurile sau furnicăturile apar frecvent în zona recurenței, cu ore înainte de apariția leziunilor veziculare grupate pe o bază eritematoasă, în general pe marginea roșie a buzei. Se rezolvă în 5 până la 7 zile. La nivel ocular, blefarita herpetică este însoțită frecvent de conjunctivită și/sau cheratită, astfel încât în aceste cazuri, pacienții trebuie întotdeauna evaluați de un oftalmolog. 22
O caracteristică comună a persoanelor cu gingivostomatită herpetică primară este o infecție acută recentă. Anomalia apare de obicei în timpul unui episod de boală febrilă sau imediat după, cum ar fi pneumonia, meningita, gripa și febra tifoidă. De asemenea, apare în perioadele de anxietate, tensiune sau epuizare și în timpul menstruației. Uneori subiectul raportează că au fost expuși persoanelor cu infecție herpetică a cavității bucale sau a buzelor. Gingivostomatita herpetică primară se dezvoltă în faza incipientă a mononucleozei infecțioase. 2. 3
Albul herpetic trebuie suspectat la copiii cu leziuni veziculare dureroase recurente periunguale. Eczema Herpetică sau Kaposi Erupția Variceliformă este o tulburare a pielii cauzată de o infecție herpetică la nivelul pielii afectată de o altă patologie dermatologică subiacentă (de exemplu, dermatită atopică, arsuri etc.). Erupția începe ca grupuri de vezicule pe pielea alterată, care se răspândesc rapid și care pot deveni hermoragice, cruste sau pot progresa spre acreție, necroză sau suprainfecție bacteriană. Durează 7-10 zile, dar poate dura până la 6 săptămâni. Imaginea trebuie suspectată în eczeme cu apariția unei suprainfecții care nu răspunde la antibiotice. Infecția cu virusul Herpes Simplex este principala cauză infecțioasă a eritemului multiform sau polimorf minor (SM) și poate precipita, de asemenea, un sindrom Steven-Johnson. SM apare, în general, la 2 până la 7 zile (până la 3 săptămâni) după apariția simptomelor herpetice și tinde să reapară odată cu recurențele succesive. Nu se cunoaște cauza acestei manifestări cutanate. 24
Santa Cruz și colab. Referiți-vă că există trei forme clasice: 25
Infecție primară sau infecție primară. În general apare în copilărie și este de obicei asimptomatică. Dacă apar simptome, la nivel extraoral poate exista durere care face dificilă mestecarea și înghițirea, pot apărea febra și limfadenopatie cervicală, iar la nivel intraoral, gingivostomatită herpetică cu leziuni veziculare punctate pe mucoasa și limba orală, înconjurată de gingii eritematoase, grupate în grupuri care se despart lăsând ulcere superficiale cu un centru albicios.
Recurență. Cu stimuli precum stresul, slăbiciunea, radiațiile UV, traume, menstruație sau imunosupresie, virusul se poate reactiva. Poate fi herpes labial recurent, care se află pe roșul buzelor, sau herpes recurent intraoral, care apare ca vezicule cu un halou eritematos care se rupe lăsând ulcere care formează zone de coalescență în gingie.
În imunosupresate. Infecția este descrisă ca atipică, leziunile sunt mai extinse și mai agresive, se vindecă lent și extrem de dureroase. Leziunile sunt distribuite în mod egal în siturile keratinizate și neceratinizate.
Dovezi histologice de intruziuni intranucleare și celule gigantice multinucleate la baza unei vezicule sau în țesut, sugerează infecția cu HSV. Colorarea imunofluorescentă poate fi utilă clinic pentru diagnosticul diferențial al acesteia cu stomatită aftoasă recurentă. Virusul vizează celulele epiteliale, care prezintă „degenerare vacuolară”, acantoliză, dispariție și extindere nucleară. Aceste microorganisme se numesc celule Tzanck. Celulele infectate fuzionează pentru a forma celule multinucleate, iar edemul intercelular duce la formarea de vezicule intraepiteliale care se rup, inducând o reacție inflamatorie secundară cu un exudat fibropurulent. 26
De cele mai multe ori se stabilește pe baza istoricului și a constatărilor clinice. Diagnosticul definitiv a fost obținut prin izolarea virusului, în prezent se efectuează un test de imunofluorescență sau imunoperoxidază pentru HSV-1, precum și frotiuri, fără a uita o biopsie (testul Zanck), certificatul (izolarea virală și PCR) și identificarea tipului viral (IF) ) care sunt mai puțin costisitoare și mai simple. O creștere de patru ori mai mare decât concentrația normală indică prezența unei leziuni recente. 27
Materialul din leziuni poate fi obținut și trimis la un laborator pentru teste de confirmare, inclusiv culturi virale și teste imune folosind anticorpi monoclonali sau tehnici de hibridizare a ADN-ului. 28-31
Diagnostic diferentiat 5.6
Gingivostomatita herpetică primară poate fi diferențiată de următoarele boli:
De eritem multiform, deoarece în aceasta veziculele sunt mai extinse decât cele ale gingivostomatitei herpetice acute, iar atunci când se sparg tind să formeze o pseudomenbrană. La fel, în eritemul multiform, limba este aproape întotdeauna foarte afectată, cu infecția veziculelor rupte care generează diferite grade de ulcerație. Afectarea orală a eritemului multiform poate fi însoțită de leziuni cutanate. Durata eritemului multiform este comparabilă cu cea a gingivostomatitei herpetice acute. Cu toate acestea, nu este neobișnuit să continue câteva săptămâni.
Sindromul Stevens-Johnson, este un tip comparativ anormal de eritem multiform. Se caracterizează prin leziuni veziculare hemoragice în cavitatea bucală, ochi hemoragici și leziuni buloase pe piele.
lichen plan bulos, este o boală dureroasă care se distinge prin vezicule mari pe limbă și obraji; vezicule se rup și se ulcerează. Lichenul plan bulos are un curs prelungit și nedefinit. Plăcile de leziune gri, liniare, dantelate ale lichenului plan apar adesea amestecate în erupții buloase. Condiția cutanată coexistentă în lichenul plan oferă o bază pentru diferențierea lichenului plan bulos și a gingivostomatitei herpetice primare.
Gingivita descuamativă se caracterizează printr-o leziune difuză a gingiei, cu diferite grade de exfoliere. a suprafeței epiteliale și expunerea țesutului subiacent. Este o afecțiune cronică.
Ulcerațiile stomatitei aftoase recurente (RAS) 32-34 pot apărea identice cu cele ale gingivostomatitei herpetice, dar nu există o leziune eritematoasă difuză a gingiei în RAS, deși pot exista simptome sistemice toxice. Leziunile sunt variabile, de la unele ulcere mici (0,5 până la 1 cm în diametru), de mică adâncime, bine definite, rotunde sau ovoide cu o zonă centrală cenușie-gălbuie înconjurată de un halou eritematos, care se vindecă între 7-10 zile fără a lăsa cicatrici, ulcere ovale sau neregulate chiar mai mari (1-3 cm diametru) care durează săptămâni întregi și se vindecă cu cicatrici.
Este frecvent confundat cu gingivita necrotizantă GN 35 Studiile efectuate de Grupe și Wilder 36, Goldhaber și Giddon 37-38, raportează că bolile parodontale necrozante nu se caracterizează printr-o creștere a temperaturii sau disconfort, în timp ce gingivostomatita herpetică este însoțită frecvent de febră mare stare de rău. (Tabelul 1-2)
CARACTERISTICI IMPORTANTE PENTRU DIAGNOSTIC DIFERENȚIAL ÎNTRE
BOALĂ PERIODONTALĂ NECROZANTĂ
GINGIVOSESTOMATITA PRIMARĂ HERPATICĂ
- Test Cl; singura interventie; n la pacienții cu hiperfibrinogenemie în prevenire; n primar al
- Boli Gl; noduli suprarenali; Medicină pentru insuficiență suprarenală primară
- Prevalența excesului de greutate și a obezității în rândul copiilor cu vârste cuprinse între 5 și 14 ani
- Poarta dietei către tulburările alimentare
- Eroi nutriționali - Sala primară de științe naturale - resurse educaționale online