Consultați articolele și conținutul publicat în acest mediu, precum și rezumatele electronice ale revistelor științifice la momentul publicării
Fiți informat în permanență datorită alertelor și știrilor
Accesați promoții exclusive la abonamente, lansări și cursuri acreditate
Urmareste-ne pe:
În fața unei leziuni osoase, medicul primar ar trebui să încerce să ghideze dacă este vorba despre o leziune pseudotumorală, o tumoră osoasă benignă sau o tumoră osoasă malignă.
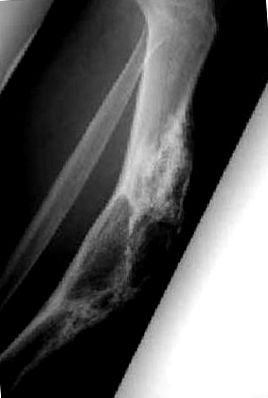
Leziunile pseudotumorale alcătuiesc o pungă mixtă de leziuni osoase non-neoplazice care grupează afecțiuni foarte diverse (Tabelul 1 și Fig. 1). Tumorile osoase benigne prezintă celule care tind să se maturizeze și să se diferențieze și, în general, sunt bine definite în ceea ce privește țesuturile din jur. O rezecție completă garantează vindecarea ei fără recurență (Tabelul 2). Tumorile osoase maligne sunt, prin definiție, sarcoame (un termen care numește toate tumorile maligne derivate din țesutul conjunctiv) care au tendința de a crește rapid și foarte dezordonat, infiltrându-se în organele vecine, cu tendința de a se răspândi la distanță sub forma de obicei pulmonară. metastaze. Tratamentul local trebuie luat în considerare cu rezecții mari ale osului afectat împreună cu țesuturile învecinate, cu margini de siguranță foarte largi (Tabelul 3).
Fig. 1. Radiografia displaziei fibroase a tibiei.
Confruntat cu o leziune osoasă cu aspect malign, este foarte important să ne gândim mai întâi la metastaze ale neoplasmelor de origine necunoscută (sân, plămâni, rinichi, colon, tiroidă etc.), în al doilea rând în mielomul multiplu și, în cele din urmă, în cele adevărate tumori osoase maligne primare.
Incidența tumorilor osoase primare este relativ scăzută. În cele mai fiabile studii epidemiologice, acesta este de 1/100.000 locuitori/an la bărbați și 0,7 la femei (OMS). Aceste cifre se referă la tumori maligne și nu includ leziuni limită care pot deveni maligne. În comparație cu sarcoamele țesuturilor moi ale extremităților sau rădăcinilor membrelor, sarcoamele osoase reprezintă o treime dintre acestea, iar metastazele osoase sunt leziunile neoplazice scheletice cele mai răspândite.
Luând în considerare agresivitatea ridicată a sarcoamelor osoase și această incidență scăzută, tratamentul său necesită echipamente specializate pentru depistarea timpurie și abordarea terapeutică, îmbunătățind astfel prognosticul.
Regula clasică este că o leziune osoasă asemănătoare unei tumori sub 40 de ani este, în principiu, o tumoră osoasă primară, în timp ce peste 40 de ani este probabil o leziune metastatică. Există excepții importante, cum ar fi leziunile metastatice ale neuroblastomului la copii sau condrosarcomul care apare la vârstele medii și avansate ale vieții.
Este o constatare clinică importantă. În oasele lungi există o tendință clară de localizare a diferitelor tumori în regiuni specifice. De exemplu, osteosarcomul este o tumoare tipic metafizară cu o incidență ridicată în metafizele zonei genunchiului, iar tumorile cu celule uriașe sunt preponderent epifizare în prezentare (Fig. 2). Tabelul 4 listează principalele tumori osoase și leziuni paratumorale, în funcție de locația lor preferată în oasele lungi. În schimb, sarcomul Ewing este o tumoare cu o incidență mare a bazinului, iar în oasele lungi apare predominant în diafiză.
Fig. 2. Radiologia tumorii cu celule uriașe situată în epifiza peroneală.
Ca schemă de bază, metastazele osoase tind să fie localizate în scheletul axial și în diafizele oaselor lungi, în timp ce sarcoamele osoase apar predominant în zona genunchiului, a humerusului proximal și a razei distale.
Simptomele unei tumori osoase pot fi remarcabile în anumite cazuri, dar atunci când este un sarcom de grad înalt, provoacă simptome cu mult înainte de prezentarea tumorii apreciabile clinic.
Durerea este simptomul inițial al tumorilor osoase maligne, în special la pacienții tineri fără altă boală. Programul durerii este, de obicei, inițial nocturn, pentru a deveni ulterior constant, necesitând administrarea de analgezice; efectul său este resimțit de pacient ca limitat („analgezicul funcționează x ore”). O anamneză de acest tip necesită examen clinic imediat și teste complementare.
Tumora apare în general după un interval mai mult sau mai puțin lung cu simptome de durere care au provocat atrofie musculară sau limitarea articulațiilor. Această tumoare va fi percepută de pacient sau de familie și, paradoxal, uneori coincide cu o ameliorare a durerii anterioară. Acest lucru se datorează faptului că prezentarea tumorii este o consecință a progresiei tumorii care a rupt bariera corticală, evidentă sub țesuturile moi, dar provocând și o ameliorare a presiunii intraosoase care provoacă durerea.
Caracteristicile locale ale tumorii, cum ar fi aderența sau nu la planurile profunde sau superficiale, infiltrarea țesutului subcutanat și a circulației venoase complementare, oferă îndrumări cu privire la agresivitatea sau benignitatea procesului și la examinările complementare care ar trebui solicitat. Înainte de a comanda orice examinare, trebuie efectuat un istoric medical amănunțit, în special orientat spre istoricul bolilor anterioare, familiale sau septice care pot fi identificate.
Prima fază a diagnosticului (după îndrumare clinică) constă în studiul local, care va fi întotdeauna radiologic, cu diferite tehnici imagistice. În al doilea rând, confirmarea diagnosticului va fi furnizată de biopsie cu diferitele sale modalități și,
În cele din urmă, în cazul tumorilor osoase maligne, trebuie stabilit un diagnostic de extensie pentru a evalua dacă este o boală deja diseminată sau dacă rămâne în stadiul local.
Diagnosticul radiologic inițial se face cu radiologia simplă convențională, care stabilește criteriile de bază ale leziunii benigne sau maligne pe baza cărora se vor decide examinările ulterioare.
Tomografia axială computerizată (CT) permite o bună definiție osoasă, deși nu este la fel de fiabilă în ceea ce privește implicarea țesuturilor moi și a fost depășită de rezonanța nucleară magnetică (RMN), care oferă îndrumări asupra tumorii extraoase și permite tăieturi în planul coronal care sunt esențial la stabilirea unei planificări chirurgicale corecte în cazurile în care este indicată intervenția.
Scintigrafia osoasă permite (pe lângă evaluarea gradului de activitate locală a leziunii) să se stabilească un diagnostic de extensie scheletică, determinând dacă este o leziune solitară sau multiplă. Deși este un test nespecific, utilizarea sa este esențială.
Diagnosticul histologic este confirmarea definitivă a suspiciunilor clinice și a examenelor complementare și trebuie stabilit prin tehnici de biopsie cât mai corecte posibil pentru a garanta un eșantion bun cu cea mai mică morbiditate și fără a pune în pericol operația ulterioară care trebuie efectuată. Din acest motiv, este de dorit ca acesta să fie efectuat, dacă este posibil, de aceeași echipă care va efectua operația. Un bun studiu preliminar permite o selecție mai precisă a zonei de biopsiat și este esențial pentru a corela datele clinice și examinările complementare cu impresia histologică. Fără acest comportament, posibilitățile de eroare sunt importante, iar diagnosticul nu ar trebui să se bazeze exclusiv pe studiul anatomopatologic. Colaborarea clinician-radiolog-patolog este esențială.
În ceea ce privește tehnicile de biopsie, acestea pot fi puncția fină a acului, puncția trocarului prin incizie.
Ori de câte ori este posibil, este preferată puncția închisă, rezervându-se biopsia incizională pentru cazurile în care proba de puncție nu a fost suficientă. În biopsiile incizionale cu o abordare chirurgicală limitată a tumorii, principiile sterilității și tehnica chirurgicală trebuie să fie extreme pentru a evita complicații foarte grave care pot duce la amputarea membrului datorită imposibilității rezecției sau ulcerărilor secundare ale tumorii.
Principii de tratament
În tratamentul tumorilor benigne, chirurgia este singura armă de utilizat, în timp ce în sarcoamele scheletice trebuie combinată cu chimioterapie sau radioterapie în funcție de gradul histologic, de radiosensibilitatea leziunii și de marginile pe care le-a realizat tratamentul chirurgical.
În afară de rezecțiile tumorilor benigne sau maligne bine definite, singura intervenție chirurgicală posibilă în tumorile de grad înalt a fost amputarea. Apariția chimioterapiei a făcut posibile intervențiile chirurgicale de salvare a membrelor, iar tehnicile de radioterapie de rafinare permit, de asemenea, chirurgului să riște mai mult în ceea ce privește marginile chirurgicale.
Progresele tehnologice în materialele și artroplastiile de osteosinteză, cu posibilitatea de a le face „pe măsură”, precum și disponibilitatea unor segmente osoase mari prelevate din cadavru (homogrefe), permit în prezent intervenții chirurgicale de salvare a membrelor care erau de neimaginat în anii șaizeci.
Nu trebuie uitată colaborarea chirurgului ortopedic oncologic cu alți chirurgi, precum chirurgul vascular, chirurgul plastic sau neurochirurgul, care colaborează în regiunile anatomice „de graniță” și în reconstrucții.
Tipuri de tehnică chirurgicală
Depinde de localizarea, extensia și gradul histologic al tumorii. RMN și CT permit definirea sa preoperatorie prin indicarea următorilor parametri: nivelul afectării măduvei spinării, implicarea țesuturilor moi extraoase și, în cele din urmă, raportul de compresie sau infiltrare a principalelor vase ale membrului.
Cele patru tipuri de intervenții chirurgicale în tumorile osoase au fost bine sistematizate de Enneking, care a stabilit o terminologie comună pentru a fi utilizată în comitetele de tratament: chirurgie intralesională, chirurgie marginală, rezecție largă și chirurgie radicală.
Chirurgia intralesională este una în care leziunea este introdusă pentru a exciza tumora. Acesta este cazul răzuirii unei tumori cu celule uriașe. Această tehnică poate fi utilizată numai în tumorile benigne, deoarece în orice tip de sarcom această manevră chirurgicală ar fi un motiv de diseminare și recurență locală imediată.
Chirurgia marginală este una în care disecția, în momentul îndepărtării, trece lângă pseudocapsula tumorală. Este acceptabil numai în sarcoamele țesuturilor moi care sunt dificil de rezecat pe scară largă sau în zone foarte critice în ceea ce privește vasele principale și nervii membrului. Este total contraindicat în sarcoamele osoase.
Operația de rezecție largă elimină tumora împreună cu o marjă de siguranță a țesutului osos sau țesutului moale sănătos, care, în mediul nostru, este cuprins între 3 și 5 cm. Este cea mai practicată intervenție chirurgicală în salvarea membrelor și necesită o definiție preoperatorie foarte bună a leziunii și îndrumare cu biopsii peroperatorii.
Chirurgia radicală îndepărtează întregul compartiment anatomic afectat. Acesta ar fi cazul rezecției complete a femurului în sarcomul Ewing. „Radical” nu este sinonim cu amputarea, deși în unele referințe este folosit în acest sens. Singurele intervenții chirurgicale acceptabile în tumorile osoase de înaltă calitate sunt rezecția largă și radicală (Fig. 3 și 4).
Fig. 3. Femur complet excizat pentru sarcomul lui Ewing.
- Tulburări ale ciclului ureei în îngrijire; n Medicina familială primară
- O hematurie în atenție; n Medicină Integrală Primară
- Trimetilaminurie primară sau s; sindromul mirosului de pește; diagnostic; sticla precoce din atentie; n
- Evaluare; nutrițional n la vârstnici fr; agil în atenție; n Asistență primară primară
- Un pacient cu v; rtigo Medicină Integrală