Consultați articolele și conținutul publicat în acest mediu, precum și rezumatele electronice ale revistelor științifice la momentul publicării
Fiți informat în permanență datorită alertelor și știrilor
Accesați promoții exclusive la abonamente, lansări și cursuri acreditate
Urmareste-ne pe:
Hiperaldosteronismul primar este o cauză excepțională a hipertensiunii arteriale maligne. În ceea ce privește 3 cazuri care au apărut în serviciul nostru, literatura privind asocierea hipertensiunii arteriale maligne secundare hiperaldereronismului primar a fost revizuită și au fost găsite un total de 32 de cazuri. Această etiologie este asociată cu afectarea semnificativă a organului țintă, iar rinichiul este organul cu cel mai mare procent de implicare, urmat de afectarea cardiacă. 85% dintre pacienți au prezentat hipokaliemie. Prezența unei activități renine plasmatice normale sau crescute nu exclude diagnosticul hiperaldosteronismului primar la acești pacienți. Cea mai frecventă constatare găsită în literatură este adenomul suprarenalian. Tratamentul chirurgical sau medical cu antagoniști ai aldosteronului a realizat controlul hipertensiunii și stabilizării și chiar inversării leziunilor de organe țintă.
Hipertensiunea arterială malignă (HTAM) este o entitate care este definită de niveluri ridicate de tensiune arterială (TA) (în general TA sistolică> 200 mmHg și TA diastolică> 120 mmHg) împreună cu prezența exsudatelor în fund și/sau hemoragii retiniene însoțite sau nu prin papiledema, reflectând o leziune arteriolară difuză acută. Se estimează că afectează 1% din populația hipertensivă și, în ciuda celor sugerate de unii autori, prevalența sa a rămas stabilă în ultimele decenii 1,2. Este asociat cu leziuni semnificative ale organelor țintă, adesea însoțite de afectare renală, cardiacă sau neurologică. Prin urmare, diagnosticul său precoce este esențial, pentru care este extrem de important să se efectueze un fund de ochi la fiecare pacient care prezintă o criză hipertensivă, urmat de stabilirea rapidă a unei terapii eficiente.
Majoritatea cazurilor de HTAM corespund pacienților cu hipertensiune esențială netratată sau slab controlată (HT). Printre cauzele secundare ale HTAM se numără boala vasculară renală și boala glomerulară 1 .
Hiperaldosteronismul primar (HAP), în ciuda faptului că este una dintre cele mai frecvente etiologii ale HT 3 secundar și a câștigat recent importanța sa ca cauză a HT refractare, 4 este o cauză rară a HTAM. Conn însuși a declarat că prezența papiledema în fundus ar trebui considerată un argument împotriva diagnosticului de HAP 5. Cu toate acestea, în același an a fost descris primul caz de HAP malign de către Kaplan 6. Ulterior, au mai apărut câteva zeci de cazuri în literatura medicală 6-29 .
În ceea ce privește 3 cazuri de HTAM secundare PAH descrise în centrul nostru, am efectuat o revizuire a cazurilor descrise în literatură.
În studiul evaluării leziunilor organelor țintă, pe lângă implicarea neurologică, pacientul a prezentat cardiomiopatie hipertensivă (ecocardiogramă cu sept moderat-sever și ușoară hipertrofie a restului segmentelor, cu relaxare afectată și fracție de ejecție conservată) și o acută deteriorarea funcției renale.
A fost efectuat un studiu al hipertensiunii secundare. Pacientul avea un profil tiroidian normal, absența stenozei arterelor renale, iar tomografia computerizată abdominopelvică a relevat leziuni nodulare hipodense în glandele suprarenale (18 × 11 mm în dreapta și 17 × 10 mm în stânga), compatibile cu adenoamele. Studiul de catecolamină a fost negativ și s-au solicitat valori plasmatice ale reninei și aldosteronului, care au fost 8,5 pg/ml (3-16) și respectiv 331 pg/ml (100-300), compatibile cu HAP. În timpul colectării acestei probe, pacientul a primit tratament cu enalapril în doze mari, amlodipină și furosemid. Datorită severității tabloului clinic și a necesității unui control bun al TA, împreună cu datele imagistice și valorile raportului aldosteron și ale activității reninei plasmatice, nu s-a decis efectuarea unui test de supresie a aldosteronului la acest pacient.
În cele din urmă, datorită posibilității unui sindrom MEN-2 (neoplazie multiplă endocrină tip 2) datorită asocierii adenomului paratiroidian și adenomului suprarenalian, a fost efectuat un studiu genetic, care a fost negativ.
În ceea ce privește controlul TA, după mai multe scheme terapeutice cu inhibitori ai enzimei de conversie a angiotensinei, antagoniști ai calciului, alfa și beta-blocante și diuretice, TA a fost controlată odată ce a fost introdus tratamentul cu spironolactonă 50 mg (asociat cu atenolol și manidipină). Ca rezultat, funcția renală a rămas stabilă la aproximativ 1,7-2 mg/dl, iar nivelurile serice de potasiu s-au normalizat.
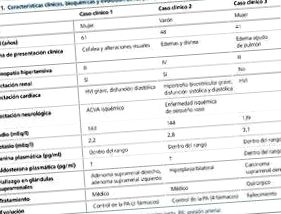
Bărbat în vârstă de 48 de ani, fumător de 25 de țigări/zi, băutor ocazional, fost consumator de cocaină, obez și hipertensiv (diagnosticat în urmă cu aproximativ 5 ani într-un examen de rutină, a început tratamentul cu valsartan și hidroclorotiazidă, dar pacientul a abandonat tratamentul ) (tabelul 1).
Referit la serviciul de urgență de către medicul său de îngrijire primară pentru edem la nivelul membrelor inferioare și dispnee de săptămâni de evoluție fără alte simptome însoțitoare. La sosirea la camera de urgență, a prezentat o TA de 210/137 mmHg, cu simptome de insuficiență cardiacă biventriculară. Studiul biochimic a arătat un Crs de 1,69 mg/dl, un potasiu de 2,8 mEq/l și o proteinurie de 0,6 g/24 h; pacientul a furnizat o analiză anterioară de acum câțiva ani cu funcție renală normală și potasiu. Restul studiului biochimic, hemograma și coagularea au fost normale, precum și sedimentul urinar. Examinarea fondului de fond a relevat date compatibile cu retinopatia hipertensivă de gradul IV.
Testele complementare au inclus o ecocardiogramă care a evidențiat dilatare biventriculară severă și hipertrofie, cu disfuncție sistolică severă a ambelor ventriculi, disfuncție diastolică de tip III și insuficiență mitrală funcțională moderată (Fig. 1). Având în vedere aceste constatări, a fost efectuată o angiografie coronariană, care a exclus leziunile coronariene. În aceeași procedură au fost vizualizate arterele renale, care nu prezentau semne de stenoză. În timpul internării, pacientul a prezentat un episod de amauroză fugax, pentru care s-au efectuat CT cerebral și RMN, care au prezentat boală ischemică a vaselor mici (Fig. 2).
Figura 1. RMN cardiac al cazului clinic 2. Ventricul stâng sever dilatat și hipertrofic, LVEF 41%. Ventriculul drept moderat dilatat, FEVD 39%.
Figura 2. Imagistica prin rezonanță magnetică a cazului clinic 2. Infarctele lacunare hemoragice vechi predominant în trunchiul cerebral.
Figura 3. Tomografia computerizată suprarenală a cazului clinic 2. Săgețile galbene indică îngroșarea difuză a ambelor glande suprarenale.
În cele din urmă, controlul TA a fost realizat după adăugarea de spironolactonă 100 mg la tratamentul anterior, permițând retragerea aporturilor de potasiu. La câteva luni după începerea acestui tratament, a avut un control bun al tensiunii arteriale cu amlodipină și spironolactonă și funcție renală stabilă (Crs de 1,7 mg/dl), cu potasiu seric normal.
O femeie în vârstă de 41 de ani s-a referit la un studiu al HT după un episod de edem pulmonar acut în contextul unei urgențe hipertensive în perioada imediat postpartum (Tabelul 1). Fundul a dezvăluit dovezi ale retinopatiei hipertensive de gradul III. În testele biochimice, el avea un Crs de 0,63 mg/dl și un potasiu de 3,1 mEq/l, restul parametrilor biochimici și hematologici erau în limite normale. Nivelurile plasmatice ale reninei și aldosteronului nu au fost evaluate, deoarece au fost extrase odată cu începerea tratamentului cu spironolactonă și enalapril.
S-a efectuat o tomografie abdominală, care a relevat o masă suprarenală dreaptă cu un diametru maxim de 9 cm și o mare eterogenitate. Studiul a fost completat cu un RMN abdominal, care a confirmat prezența unei mase suprarenale de 9 cm care a captat contrastul într-o manieră eterogenă. Valorile urinei pisică-ecolamină au fost în limite normale.
Având în vedere aceste constatări, s-a decis excizarea leziunii, care s-a dovedit a fi o masă solidă de 13 × 9,5 × 6 cm, de consistență variabilă și foarte vasculară, formată din celule corticale cu tipare foarte variate, cu pleomorfism, atipie celulară, mitoză frecventă și necroză extinsă, în concordanță cu carcinomul suprarenalian. După suprarenalectomia corectă, s-a obținut un control bun al TA fără a fi nevoie de medicamente hipotensive.
La două luni după excizia chirurgicală, într-un control CT corporal, pacientul a prezentat metastaze la nivelul ficatului, plămânului și osului, împreună cu recurența locală. Pacientul nu a primit tratament cu chimioterapie și a murit după 3 săptămâni din cauza eșecului funcției hepatice.
În revizuirea literaturii am reușit să găsim un total de 32 de cazuri de HTAM secundare PAH 6-29 până în prezent (Tabelul 2). Dintre seriile de pacienți cu HTAM revizuite care au pacienți cu HAP, aceștia reprezintă 1-1,5% din toate cazurile 12,13. Această prevalență este îndeplinită și în centrul nostru, 0,8% (3 cazuri dintr-un total de 359).
HAP este una dintre cele mai frecvente cauze de hipertensiune secundară (până la 10% din populația hipertensivă) 3 și în ultimii ani rolul său în HTN refractar a căpătat o mare importanță (în unele serii este prezent la o treime din pacienții cu HTN refractar ) 4, însă, cazurile care devin maligne sunt rare. Această excepționalitate a fost atribuită suprimării reninei și, în consecință, a angiotensinei II 16, deoarece aceasta din urmă este responsabilă pentru leziunile vasculare care apar în HTAM. În concordanță cu aceasta, majoritatea cazurilor de HAP cu HTAM prezintă o activitate scăzută a reninei plasmatice (PRA). Cu toate acestea, există un anumit procent care prezintă PRA normală sau chiar crescută. Se pare că această caracteristică conferă un prognostic mai rău, deoarece ar fi cazurile în care există o nefroangioscleroză mai severă, astfel încât ischemia glomerulară a condus la o creștere a secreției de renină și, în cele din urmă, la malignitatea HT10., Unsprezece .
Epidemiologic, HTAM secundar PAH prezintă o ușoară predilecție pentru sexul feminin (62%), cu o vârstă medie de prezentare apropiată de 40 de ani (după descrierea cazurilor de la 18 la 61 de ani). Acest lucru este în concordanță cu profilul obișnuit al pacienților cu HAP 8. Majoritatea indivizilor (82%) aveau un istoric cunoscut anterior de HT, dar dintre aceștia doar jumătate primeau tratament antihipertensiv (Tabelul 3).
În ceea ce privește forma de prezentare, cele mai frecvente simptome au fost cefaleea și modificările vederii, urmate de dispnee, edem la nivelul membrelor inferioare, anorexie, greață și vărsături, amețeli și slăbiciune la nivelul membrelor inferioare. Alte manifestări mai puțin frecvente au fost crampe, palpitații, paralizie periodică, nocturie și polidipsie, epistaxis, somnolență, tulburări de limbaj și sincopă. Un singur caz a fost asimptomatic (hipokaliemie susținută asociată cu un control slab al tensiunii arteriale).
La efectuarea fundului, 68,5% prezentau papilema (retinopatie hipertensivă de gradul IV), în timp ce 16% prezentau exsudați și/sau hemoragii (III). Se știe că nu există diferențe între cele două în ceea ce privește comportamentul clinic sau prognosticul 32. În 3 cazuri (13%), diagnosticul de malignitate a fost pus de constatările din biopsia renală (necroză fibrinoidă și endarterită proliferativă).
85,7% aveau afectare renală în momentul diagnosticului (Tabelul 3). Trebuie amintit faptul că gradul de insuficiență renală la diagnostic este unul dintre factorii de prognostic cheie la pacienții cu HTAM 12,33, precum și că gradul de proteinurie în timpul urmăririi este decisiv pentru supraviețuirea renală. 47,6% au prezentat afectare cardiacă, în majoritatea cazurilor sub formă de hipertrofie ventriculară stângă (VSH) cu sau fără disfuncție sistolică și/sau diastolică. În acest sens, trebuie remarcat faptul că HTAM secundar PAH poate asocia grade foarte grave de disfuncție sistolică și LVH, datorită sumei efectelor dăunătoare ale unor niveluri foarte ridicate de TA împreună cu efectul de remodelare pe care aldosteronul îl exercită prin retenția volumului asupra inimii și nave 4.7. Cu toate acestea, doar 10% au prezentat leziuni obiective în sistemul nervos central sub formă de hemoragie subarahnoidă, hemoragie cerebrală, accident vascular cerebral ischemic și boală ischemică a vaselor mici, în ciuda faptului că cefaleea a fost cel mai prevalent simptom, deși efectuarea unui test imagistic cerebral nu a fost efectuată în toate cazurile.
Analitic, 83,5% dintre pacienți au prezentat hipokaliemie cu un potasiu seric mediu de 2,86 mEq/l.
În ceea ce privește substratul etiologic subiacent, în majoritatea cazurilor HAP a fost justificată de prezența unui adenom suprarenal (91,4%) cu o ușoară predilecție (56%) pentru glanda suprarenală dreaptă, cazurile atribuite acestuia fiind mult mai rare o hiperplazie bilaterală ( 2 cazuri) și carcinom suprarenal (alte 2 cazuri).
În 70% din cazuri, suprarenalectomia (sau tratamentul medical izolat urmat la 2 pacienți) a fost urmată de controlul tensiunii arteriale, în timp ce leziunile organelor țintă s-au rezolvat sau au rămas stabile, iar potasiul și aldosteronul au dispărut. În 30% (6 cazuri), intervenția chirurgicală nu a avut succes: într-un caz secundar adenomului, HTAM a recidivat; într-un alt caz, HTN a fost controlat doar temporar după intervenția chirurgicală, deoarece un al doilea adenom a apărut în suprarenala contralaterală, iar la un pacient cu hiperplazie bilaterală, îndepărtarea suprarenalei stângi nu a fost urmată de rezolvarea afecțiunii. În cele din urmă, în 2 cazuri, constatarea adenomului suprarenalian a avut loc la examenul post-mortem, după ce pacienții au murit din cauza unei infecții respiratorii și, respectiv, a edemului pulmonar acut.
În concluzie, deși PAH este o cauză rară de HTAM în studiul cauzelor secundare, evaluarea glandelor suprarenale este obligatorie în toate HTAM, în special în cazurile de hipokaliemie susținută severă. Nu trebuie să uităm că o PRA normală sau crescută nu exclude diagnosticul de HAP. Importanța diagnosticului său precoce constă în stabilirea unui tratament adecvat (medical sau chirurgical), care este însoțit, în majoritatea cazurilor, de un control corect al TA și îmbunătățirea rapidă a leziunilor organului țintă.
Conflict de interese
Autorii declară că nu au un potențial conflict de interese legat de conținutul acestui articol.
- Hiperaldosteronismul primar ca cauză a hipertensiunii; n arterial malign; o etiologie; la
- Hernia supravezicală ca cauză de obstrucție; n raport de caz intestinal
- Hipertensiune; n Alimente arteriale pentru combaterea s; simptome de presiune; n înalt
- F; medicamente pentru hipertensiune; n arterial - Tulburări cardiovasculare - MSD Versiune manuală; n pentru
- Indignare în China la declararea „ouălor secolului” drept cea mai dezgustătoare hrană din lume