Reumatologie clinică este organul oficial de diseminare științifică a Societății spaniole de reumatologie (SER) și a Colegiului mexican de reumatologie (CMR). Clinica de reumatologie publică lucrări de cercetare originale, editoriale, recenzii, cazuri clinice și imagini. Studiile publicate sunt în principal clinice și epidemiologice, dar și cercetări de bază.
Indexat în:
Index Medicus/MEDLINE, Scopus, ESCI (Emerging Sources Citation Index), IBECS, IME, CINAHL
Urmareste-ne pe:
CiteScore măsoară numărul mediu de citări primite pentru fiecare articol publicat. Citeste mai mult
SJR este o valoare prestigioasă, bazată pe ideea că toate citatele nu sunt egale. SJR folosește un algoritm similar cu rangul de pagină Google; este o măsură cantitativă și calitativă a impactului unei publicații.
SNIP face posibilă compararea impactului revistelor din diferite domenii de subiecte, corectând diferențele de probabilitate de a fi citate care există între revistele de subiecte diferite.
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- Introducere
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- Introducere
- Manifestari clinice
- Manifestări osoase
- Manifestări renale
- Manifestări gastrointestinale
- Manifestări neuromusculare
- Manifestări cardiovasculare
- Diagnostic
- Diagnostic diferentiat
- Malignitate
- Hipercalcemia hipocalciurică familială
- Droguri
- Hiperparatiroidismul primocal normal
- Hiperparatiroidism secundar
- arborele de orientare diagnostic și tabelul de diagnostic diferențial
- Vitamina d are nevoie
- Tratamentul hiperparatiroidismului primar
- Bibliografie
Hiperparatiroidismul primar (PH) este o entitate clinică caracterizată prin producerea autonomă de hormon paratiroidian (PTH), în care există hipercalcemie sau calciu seric normal normal, cu valori ridicate sau inadecvate ale PTH normale.
În mod excepțional, diagnosticul poate fi stabilit din clinică la pacienții simptomatici. PH trebuie întotdeauna luat în considerare la pacienții cu antecedente de calculi renali, nefrocalcinoză, dureri osoase, fracturi patologice, resorbție subperiostală sau la cei cu osteoporoză-osteopenie, antecedente de iradiere a gâtului sau antecedente familiale de neoplazie endocrină multiplă de tip 1 sau Două.
Diagnosticul PH este biochimic, hipercalcemia asimptomatică fiind cea mai frecventă manifestare a bolii. Pentru diagnostic diferențial, pe lângă PTH, trebuie măsurați, pe lângă PTH, fosfor, clor, 25-hidroxivitamină D, 1,25-dihidroxivitamină D și calciurie. Diagnosticul este apoi revizuit și sunt detaliate imaginile clinice cu care trebuie făcut diagnosticul.
Hiperparatiroidismul primar (PHPT) se caracterizează prin producția autonomă de hormon paratiroidian (PTH), în care există hipercalcemie sau niveluri serice de calciu normal-ridicate în prezența concentrațiilor serice crescute sau inadecvate de PTH.
În mod excepțional la pacienții simptomatici, se poate stabili un diagnostic pe baza datelor clinice. PHPT trebuie întotdeauna evaluat la pacienții cu istoric clinic de nefrolitiază, nefrocalcinoză, durere osoasă, resorbție subperiostală și fracturi patologice, precum și la cei cu osteoporoză-osteopenie, antecedente personale de iradiere a gâtului sau antecedente familiale de neoplazie endocrină multiplă sindrom (tipuri 1 sau 2).
Diagnosticul PHPT este biochimic. Hipercalcemia asimptomatică fără semne sau simptome ghidătoare este cea mai frecventă manifestare a bolii. Pentru diagnostic diferențial, trebuie măsurată PTH, precum și fosfat, clorură, 25-hidroxivitamină D, 1,25 dihidroxivitamină D și clearance-ul calciu-creatininei.
Diagnosticul și diagnosticul diferențial al hiperparatiroidismului primar vor fi discutate aici.
Hiperparatiroidismul primar (PH) este o boală caracterizată prin producerea autonomă de parathormon (PTH), în care există hipercalcemie sau calciu seric normal normal, cu valori PTH serice crescute sau inadecvate.
HP apare la aproximativ 1% din populația adultă, dar afectează mai mult de 2% din aceiași după 55 de ani, fiind de 2-3 ori mai frecventă la femei decât la bărbați.
Cea mai frecventă cauză este adenomul paratiroidian (unic în 80-85% din cazuri și dublu în aproximativ 4%). Restul cazurilor se datorează unei hiperplazii a glandelor paratiroide sau, mai rar, unui carcinom paratiroidian.
Prezentările familiale de PH sunt rare, de obicei se manifestă ca parte a neoplasmelor endocrine multiple (MEN), fiind forme foarte rare de prezentare, hiperparatiroidism primar familial și hiperparatiroidism neonatal familial.
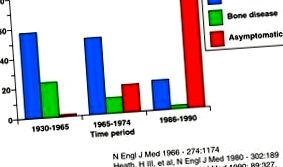
De la descrierea bolii din anii 1930 de către Albright și Reifenstein 1, expresia clinică a variat semnificativ până în prezent 2 (Fig. 1).
Modificări în prezentarea clinică a PH.
Primele descrieri clinice au considerat boala ca o entitate rară cu comorbiditate semnificativă, care implică în general boli osoase sau renale sau ambele. .
În prezent, datorită unei utilizări mai mari a determinărilor biochimice, cea mai frecventă formă clinică (88%) este hipercalcemia ușoară și asimptomatică, cu un nivel seric de calciu de aproximativ 1 mg/dl peste normal. Cu toate acestea, HP poate prezenta de la cele mai înflorite imagini ale bolii la cele mai asimptomatice forme subclinice 1,4 .
În principal la oasele cu o compoziție predominant corticală, excesul de PTH poate duce la osteită fibroasă cistică (2% din cazuri), manifestându-se ca durere osoasă și poate provoca fracturi. Semnele radiologice tipice sunt: resorbția subperiostală a falangelor medii și distale, subțierea distală a claviculelor, craniul cu aspect pătat sau model „sare și piper”, chisturi osoase și tumori brune în oasele lungi și pelvis 5-7 .
Sub formă de nefrolitiază sau nefrocalcinoză, care se observă la aproximativ 20% dintre pacienții cu PH. 5% din nefrolitiază sunt secundare PH, majoritatea fiind oxalat de calciu datorat hipercalciuriei 8,9 .
Cea mai frecventă constatare este însă hipercalciuria (35-40% din cazuri), datorită creșterii încărcăturii de calciu filtrate, care depășește capacitatea de reabsorbție.
Unii pacienți vor avea clearance-ul creatininei scăzut ca singură insuficiență renală.
Se poate prezenta cu anorexie, greață, vărsături și constipație. Ulcerul peptic este rar (cu excepția cazului în care apare în contextul MEN 1). În mod similar, pancreatita acută este rar observată din cauza hipercalcemiei asociate cu HP 10 .
Cum ar fi slăbiciune musculară și oboseală, oboseală intelectuală, tulburări mentale și, în cazuri foarte rare, care prezintă hipercalcemie severă, poate ajunge la comă .
Hipertensiunea a fost asociată cu PH. Hipercalcemia poate provoca, de asemenea, tulburări electrocardiografice, cum ar fi scurtarea QT, blocaje sau sensibilitate crescută la digitală.
În formele clasice de PH, au fost descrise calcificările miocardice, valvulare și vasculare. În prezent, manifestări precum rigiditatea vasculară și scăderea indicelui ventricular pot fi găsite 13 .
Având în vedere nespecificitatea simptomelor și absența virtuală a simptomelor, diagnosticul se stabilește prin studii de laborator.
În screening-ul diagnosticului diferențial, pe lângă calciu și PTH, valorile fosforului, clorului, 25-hidroxivitaminei D, 1,25-dihidroxivitaminei D și creatininei au corectat calciuria în urină de 24 h 10 .
Diagnosticul de PH va fi confirmat atunci când există hipercalcemie, sau calciu corectat în intervalul normal ridicat, în prezența PTH crescută sau inadecvată normală 14,15. Alte date de laborator de luat în considerare sunt: fosforul seric, care tinde să fie scăzut sau în limitele scăzute ale normalității; calciuria, care este crescută la 40% dintre pacienți; 25-hidroxivitamina D, care este de obicei mai mică decât în mod normal și poate fi asociată cu o boală severă, și hipercloremie cu acidoză metabolică secundară unei inhibiții a reabsorbției bicarbonatelor de către PTH, precum și o creștere a markerilor de viraj osos 14,15 .
Ar trebui stabilit un diagnostic diferențial cu următoarele entități.
Este important de reținut că PH și procesele maligne sunt cele mai frecvente 2 cauze de hipercalcemie (90%) 10 .
În plus, hipercalcemia tumorală este cea mai răspândită cauză de hipercalcemie la pacienții spitalizați, fiind severă și cu evoluție rapidă, deoarece este de obicei neoplasme în stadiu avansat și, prin urmare, cu un prognostic slab.
În hipercalcemia de origine tumorală, PTH suprimată (cu excepția cazurilor rare de tumori producătoare de PTH în care este crescută), împreună cu simptomele, ghidează diagnosticul 10,16 (Tabelul 1).
- Boala McArdle; prezentare; n din 2 cazuri cl; nicos Reumatologie clinică
- Fibromialgie și oboseală cr; cauzată numai de sensibilitatea la gluten non-cel; aca Reumatologie clinică
- Aftoza orală recurentă în Reumatolog; a Reumatologie clinică
- Veterinari hiperparatiroidieni nutriționali secundari
- Erori în diagnosticul hiperparatiroidismului primar