Boala de Coronavirus 2019 (COVID-19), cunoscut și sub numele de Sindromul respirator acut sever de Coronavirus 2 (SARS-CoV-2) este boala infecțioasă cauzată de un nou coronavirus, al cărui prim focar a fost identificat la sfârșitul anului 2019 în orașul Wuhan, provincia Hubei, China.
Extinderea sa este de o asemenea amploare încât la 11 martie 2020 a fost declarată pandemie de către OMS.
De cand Altiorem vrem să vă oferim informații și câteva recomandări ceea ce credem că poate fi util.
Ce este un coronavirus?
Coronavirusurile sunt o familie numeroasă de viruși, dintre care șapte erau deja cunoscuți ca cauzând infecții la oameni. De asemenea, se știe că unele coronavirusuri care afectează de obicei numai animalele pot evolua și deveni infecțioase pentru oameni.
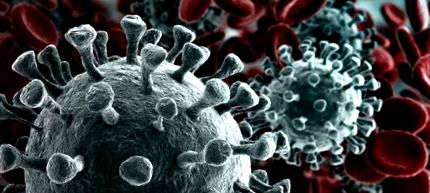
Coronavirusul are o structură sferică, formată dintr-un nucleu central alcătuit dintr-un lanț de acid ribonucleic (ARN), care este genomul sau materialul genetic al virusului, înconjurat de o matrice proteică sau capsidă, împreună cu cea care constituie nucleocapsidă. În jurul acestei matrice există un înveliș format din lipide și diferite tipuri de glicoproteine, care transportă antigenii principali și dintre care unii, cei de la suprafață, sunt responsabili de legarea de celulele gazdă.
Cum faceți această infecție?
Infecția cu virus COVID-19 este o infecție respiratorie și, ca atare, se transmite de la persoană la persoană prin picăturile care sunt generate atunci când o persoană infectată tuse sau strănut sau chiar vorbește.
Contagiozitatea unei persoane este cu atât mai mare cu cât este mai mare cantitatea de virus prezentă în căile respiratorii.
Contagiunea poate apărea direct sau indirect. Transmiterea directă este cea care are loc atunci când se află în apropierea (mai puțin de 2 metri) a unei persoane infectate, astfel încât picăturile respiratorii potențial infecțioase de la persoana infectată intră în contact cu mucoasa nasului sau gurii sau a conjunctivei oculare a o persoană sănătoasă. Transmiterea indirectă poate avea loc prin contactul cu suprafețe sau obiecte contaminate. S-a demonstrat că coronavirusurile umane rămân active pe suprafețe neînsuflețite precum metal, sticlă sau plastic la temperatura camerei timp de până la câteva zile. Permanența SARS-CoV-2 viabilă pe suprafețe de cupru, carton, oțel inoxidabil și plastic a fost de 4, 24, 48 și 72 de ore, respectiv, atunci când este menținută la 21-23 ° C și cu 40% umiditate relativă, rezultatele fiind foarte similar cu ceea ce s-a observat cu alte coronavirusuri. La o temperatură de 30 ° C sau mai mult, durata persistenței este mai mică.
Transmiterea prin fecale este o altă ipoteză pentru care nu există dovezi în această epidemie până în prezent. Manifestările clinice gastrointestinale, deși prezente, nu sunt prea frecvente în cazurile de COVID-19, ceea ce ar indica faptul că această cale de transmitere, dacă există, ar avea un impact mai mic asupra evoluției epidemiei.
Datele disponibile până în prezent par să indice că nu există o transmisie verticală, adică femeile însărcinate afectate nu ar transmite-le copiilor lor.
În cele din urmă, sa sugerat recent că căile respiratorii ar putea fi o cale de transmitere a infecției, demonstrând experimental viabilitatea SARS-Cov-2 timp de câteva ore în particule mici din mediul pacienților bolnavi, în special în circumstanțe și condiții specifice în care proceduri sau tratamente de susținere generatoare de aerosoli sunt efectuate, cum ar fi intubația endotraheală, bronhoscopia, terapia nebulizată, ventilația manuală înainte de intubație, CPAP, traheostomia sau resuscitarea cardiopulmonară, printre altele.
Care sunt simptomele infecției cu COVID-19?
Infecția COVID-19 poate varia într-un mod variabil, de la un mod total asimptomatic sau cu simptome catarale ușoare până la suferință respiratorie semnificativă și chiar moarte în unele grupuri de risc.
Din momentul în care virusul este contractat, pot trece câteva zile până când apar simptome; acest interval este ceea ce este cunoscut sub numele de perioada de incubație. În Spania, perioada medie de incubație este de 5-6 zile, cu un interval care variază de la 0 la 20 de zile.
Deoarece infecția cu COVID-19 afectează în principal sistemul respirator, cele mai frecvente simptome sunt:
- Febră
- Tuse
- Frisoane tremurătoare
- Durere în gât
- Astenie sau stare generală de rău
- Dispnee sau dificultăți de respirație
În afară de simptomele generale și respiratorii, mai mult de 30% din cazuri prezintă simptome digestive:
- Diaree
- Vărsături
- Durere abdominală
Alte simptome mai puțin frecvente care au fost, de asemenea, descrise sunt:
- Simptome neurologice, cum ar fi amețeli, alterarea nivelului de conștiință, nevralgie, anosmie sau pierderea mirosului, hipogeuzie sau pierderea simțului gustului.
- Simptome cardiologice, legate de apariția leziunii miocardice acute sau a insuficienței cardiace.
- Simptome oftalmice, cum ar fi uscăciunea ochilor, vedere încețoșată, senzație de corp străin sau congestie conjunctivală.
Timpul mediu de la debutul simptomelor până la recuperare este de 2 săptămâni când boala a fost ușoară și de 3 până la 6 săptămâni când a fost severă sau critică. Timpul dintre apariția simptomelor și apariția simptomelor severe, cum ar fi hipoxemia, este de 1 săptămână.
Care sunt grupurile cu cel mai mare risc?
Până în prezent, factorii care au fost asociați cu o severitate mai mare a bolii și un prognostic mai prost sunt:
- vârstă: cu cât vârsta este mai mare, cu atât rata de spitalizare și deces este mai mare. Riscul crește semnificativ după vârsta de 60 de ani. Copiii pot fi infectați și pot transmite boala, dar rareori au simptome severe.
- gen masculin: proporția bărbaților afectați este ușor mai mare (51-52%) decât cea a femeilor, iar rata mortalității acestora este semnificativ mai mare.
- comorbidități sau prezența anterioară a alte patologii, în special boli cardiovasculare și hipertensiune arterială, diabet, boli pulmonare cronice, boli hepatice cronice, cancer și imunosupresie.
Cum este diagnosticată infecția cu COVID-19?
Diagnosticul SARS-CoV-2 poate fi făcut prin trei tipuri de teste: PCR, serologie și teste rapide.,
PCR (reacția în lanț a polimerazei), este o tehnică de laborator care permite detectarea și amplificarea unui fragment din materialul genetic (ARN) al virusului, într-o probă a persoanei suspectate de infectare, fiind cele mai utilizate probe, datorită ușurinței sale de obținere, exudate faringiene și nazofaringiene.
Dacă testul este pozitiv, adică atunci când este detectat ARN de la virus, se confirmă faptul că acel individ este infectat.
Principalul avantajele PCR sunt specificitatea sa ridicată, deoarece poate face diferența între două microorganisme foarte asemănătoare, sensibilitatea sa ridicată, deoarece este capabil să detecteze cantități foarte mici de material genetic viral și caracterul său timpuriu, deoarece detectează viruși în stadiile incipiente ale infecției respiratorii.
Cel mai mare dezavantajul PCR În caz de urgență și pandemie, este nevoie de câteva ore pentru a determina dacă o persoană este sau nu infectată, ceea ce, la rândul său, limitează numărul de teste de diagnostic pe care fiecare laborator le poate efectua pe zi. Din fericire, se pare că sistemele rapide de PCR (mai puțin de o oră) vor fi pe piață în curând, ceea ce va permite diagnosticarea rapidă și corectă a pacienților. Unele dintre aceste teste au deja aprobarea FDA și se așteaptă marcarea CE în viitorul imediat.
Testele serologice COVID-19 permite detectarea, folosind o tehnică de laborator specifică numită ELISA, dacă o persoană are anticorpi IgM sau IgG în sânge.
Anticorpii IgM sunt markeri ai infecției recente și nu durează mult în organism. Acestea încep să fie detectate în 90% din cazuri în jurul zilelor 4-7 de infecție, continuă să crească până în ziua 14 și apoi încep să scadă. Anticorpii IgG rămân mai lungi, sunt detectați puțin mai târziu, în jur de 10 zile, cresc până la 3 săptămâni și scad treptat. Prezența sa nu indică neapărat că nu mai este infectată.
Ambii markeri sunt recomandați pentru titrarea cantitativă a anticorpilor și pentru îmbunătățirea sensibilității diagnostice.
Asa numitul teste rapide COVID-19 Acestea permit să știe în 10-15 minute dacă o persoană este infectată de acest coronavirus. Acestea se bazează pe diagnosticul indirect prin tehnica imunocromatografiei pe hârtie a prezenței virusului prin detectarea antigenelor (proteinelor) virusului prezent în exsudatul nazofaringian sau, mai frecvent, a anticorpilor produși împotriva virusului folosind un sânge. probă.
principalul avantaj al testelor rapide, În plus față de imediatitatea în obținerea rezultatelor, ușurința sa de implementare și costul său mai redus, care permite realizarea acestuia către un număr mai mare de persoane, fiind foarte util ca metodă de screening. În plus, dacă este pozitiv, permite diferențierea între IgM (infecție activă) și IgG (infecție trecută/subiect imunitar).
Dimpotrivă, cel mai în vârstă dezavantaje ale testelor rapide Acestea sunt existența unei perioade de fereastră sau fază care trece de la momentul în care o persoană este infectată până când anticorpii împotriva virusului sunt detectabili și specificitatea mai mică și, în special, sensibilitatea mai mică a testului în ceea ce privește PCR. Astfel, atunci când un test rapid este pozitiv, este foarte probabil ca individul să fie cu adevărat; Cu toate acestea, atunci când testul este negativ, există o probabilitate deloc neglijabilă ca acesta să fie infectat, așa că, dacă există o suspiciune rezonabilă, ar trebui luată în considerare un PCR pentru a contrasta rezultatele.
În plus față de testele pentru diagnosticarea prezenței virusului, în studiul SARS-CoV-2) poate fi necesară efectuarea altor teste, cum ar fi radiografii toracice sau analize de sânge pentru a cunoaște gradul de implicare și chiar prognosticul unui pacient și astfel să poată determina mai bine linia de tratament de urmat.
Interpretarea rezultatelor testului. SOCIETATEA SPANIOLĂ DE IMUNOLOGIE
Cum se tratează infecția cu COVID-19?
Până în prezent, încă nu avem un antiviral specific pentru tratarea infecției COVID-19; pacienții infectați trebuie tratați cu grijă generală și măsuri de sprijin pentru ameliorarea simptomelor, iar în cazuri mai severe poate fi necesară admiterea și sprijinul respirator.
În anumite cazuri, în special la pacienții spitalizați, se utilizează unele medicamente, cum ar fi hidroxiclorochină, niste medicamente antiretrovirale, interferon β si ceva medicina biologică, cu rezultate bune. Utilizarea plasma de la pacienții deja imunizați pentru a trata bolnavii sau pentru a preveni dezvoltarea bolii la personalul expus, cum ar fi personalul medical, dar este încă în faza experimentală.
În prezent, diferite centre de cercetare din întreaga lume lucrează pentru a încerca să dezvolte un vaccin împotriva COVID-19 care permite oprirea acestei pandemii în siguranță și eficient cât mai curând posibil.
Cum se previne infecția cu COVID-19?
măsuri de prevenire pentru a preveni răspândirea COVID-19 sunt bine cunoscute și includ:
Nu este posibil să reducem complet riscul, dar adoptând aceste precauții, îl putem reduce foarte semnificativ.
Măsuri de prevenire luate Altiorem să avem grijă de pacienții noștri și de personalul nostru.
- Vom ajuta telefonic pacienții cu simptome sugestive de infecție cu coronavirus și, dacă prezintă semne de severitate, le vom recomanda să meargă la spitalul de recomandare.
- Am repartizat întâlniri față în față, pentru a evita acumularea de pacienți.
- Am scos revistele din sălile de așteptare, pentru a evita vehiculele contagioase
- Am pus la dispoziția pacienților și personalului de practică centrul nostru de distribuire a gelului hidroalcoolic.
- Am intensificat curățarea și dezinfectarea centrului, punând un accent deosebit pe suprafețe, butoane de ușă etc.
- Pentru protecția personalului nostru medical, au fost furnizate mănuși de unică folosință din nitril, măști FFP2, ochelari de protecție și șorțuri din plastic pentru efectuarea examinării pacienților.
- În cele din urmă, cerem ca doar pacienții dependenți, cum ar fi minorii și persoanele care au nevoie de asistență pentru a se deplasa, să vină la întâlnire însoțiți. În restul cazurilor, ne cerem scuze, dar, în funcție de ocupația centrului, putem cere familiei/însoțitorilor dvs. să aștepte în afara clinicii, pentru a evita apropierea de alte persoane din sala de așteptare.
Ne cerem scuze pentru neplăcerile create. Avem încredere în înțelegerea dvs.
Puteți urmări informații actualizate despre boala COVID-19 pe următoarea pagină a Ministerului Sănătății:
- Cultura alimentelor în timpurile coronavirusului COVID-19 LUCES EL COMERCIO PERÚ
- European Nutrition Society publică ghidul privind sprijinul nutrițional în Covid-19 - Gazette
- Terapia nutrițională este esențială în tratamentul COVID-19
- Idei de minimizare a impactului crizei produse de Covid-19 asupra zonei de afaceri din
- Acesta este gestul care previne răspândirea coronavirusului acasă