Patogenie .Infarctul intestinal poate fi cauzat de: a) tromboză sau embolie a arterei mezenterice superioare sau tromboză a venei mezenterice (infarct venos); b) datorită stenozei arterelor sau venelor mezenterice împreună cu scăderea fluxului; c) în cazurile de volvulus, invaginație sau hernie strangulată, compresia vasculară duce la infarct.
Morfologie. Infarctul este cel mai frecvent la nivelul intestinului subțire. Implică un segment definit al intestinului în care toate zonele prezintă aceeași leziune. Este un infarct hemoragic transmural, cu o reacție inflamatorie acută a seroasei (peritonită). Invazia țesutului devitalizat de bacteriile din lumen provoacă gangrenă și peritonită purulentă.
Enterocollopatie hemoragică
Patogenie. Este o consecință a hipoperfuziei în condiții precum șocul și insuficiența cardiacă, fără ocluzia vaselor mezenterice.
Morfologie. Implică intestinul subțire sau gros, cu hemoragie și necroză a mucoasei și submucoasei, cu distribuție segmentară sau în focare multiple, uneori îndepărtate; nu există necroză a tunicii musculare sau reacție inflamatorie a seroasei. Necroza mucoasă dă naștere la inflamație pseudomembranoasă (enterocolită ischemică).
Evoluţie. Dacă pacientul supraviețuiește, leziunea poate fi recuperată cu regenerare și reparare. Alteori poate fi complicat de infecția bacteriană.
Leziunea cronică postischemică
Este o sechelă cicatricială a episoadelor acute de enterocollopatie hemoragică, uneori repetată. Afectează un segment al intestinului care prezintă stenoza, mucoasa atrofică, uneori ulcerată și fibroza submucoasei, în care poate exista o reacție inflamatorie cronică și macrofage cu hemosiderină.
Obstructie intestinala
Obstrucția intestinală este înțeleasă ca prezența stenozei sau a ocluziei organice a lumenului sau a modificărilor motilității peretelui care împiedică progresia conținutului intestinal.
Cauzele obstrucției organice pot fi:
la) impactul corpurilor solide în lumen: calculi biliari care trec în intestin printr-o fistulă colecisto-duodenală sau colecist-jejunală, depunere stercoracee, încurcături de paraziți (ascaris la copii), bezoar (corp străin format în stomac de materialul vegetal al mâncare sau păr);
b) îngroșarea pereților - cicatrici, tumori, volvulus, invaginație;
c) compresie extrinsecă: cel mai frecvent prin flanșe sau hernie strangulată (Fig. 4-7).
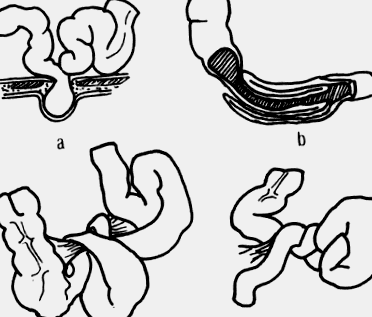 |
| Figura 4.7 la: hernie, b: invaginarea, c: obstrucție intestinală prin flanse, d: Ovul |
Volvulus
Este torsiunea a peste 180 de grade a unui segment de intestin care are mezo (intestin subțire, sigmoid) (Fig. 4-7). În intestinul subțire este frecvent cauzată de prezența flanșelor fibroase între bucle; în sigmoid, printr-un mezo larg. Torsiunea determină obstrucția lumenului și pe lângă vasele de sânge și provoacă un infarct intestinal.
Intususcepția
Este invaginarea unui segment de intestin în segmentul vecin, în general cel distal. De obicei este declanșat de o leziune cu mărire focală a peretelui (polipi sau cancer la adulți). Este mai frecventă la copiii cu vârsta sub 1 an, în general în ileonul distal, unde există o hiperplazie foliculară limfatică limfatică.
Segmentul invaginat suferă de obstrucție vasculară și compresie, cu edem, hemoragie și infarct; aceste modificări pot afecta și segmentul extern sau teaca (Fig. 4-7).
Hernie sugrumată
Este o complicație a unei hernii sau a proeminenței unei bucle intestinale, acoperită de peritoneu visceral și parietal, printr-o gaură sau o zonă de slăbiciune în peretele abdominal (de exemplu, hernia canalului inghinal). Strangularea constă în blocarea ireductibilă prin constricția buclei de marginea orificiului herniar, cu compresia vasculară, necroza și gangrena (Fig. 4-7).
Evoluția obstrucției intestinale
Episoadele de obstrucție însoțite de compromis vascular inițial (volvulus, invaginație, hernie strangulată) au propria lor evoluție. În cazurile de leziuni care provoacă obstrucția lentă a lumenului, apare o hipertrofie a tunicii proprii musculare în segmentul prestenotic, urmată de dilatarea acestuia, reținerea ascendentă a conținutului intestinal, cu acumulare de gaze și lichide. Se produc proliferarea bacteriilor, absorbția substanțelor toxice, inflamația transmurală și peritonita.
Inflamații ale intestinului
Enterita este o inflamație a intestinului subțire; colita, a intestinului gros; enterocolita afectează intestinul subțire și gros; tiflita, inflamația cecului; proctită, rect.
Inflamația catarală
Inflamația catarală a intestinului subțire sau gros poate fi secundară intoleranței alimentare, intoxicației cu alcool, infecției cu Salmonella, Escherichia coli enteroinvazivă, Yersinia, Campylobacter sau virusului.
Morfologie: intestinul este dilatat; mucoasa, hiperemică, uneori cu petechii, cu secreție abundentă de mucus și infiltrarea celulelor polinucleare în lamina propria a mucoasei.
Inflamația pseudomembranoasă
Tuberculoza intestinală
Infecția primară cu tuberculoză a localizării intestinale este cea mai frecventă după cea pulmonară; este produs prin ingestia de bacili, în general în lapte. O mică leziune cazeoasă ulcerată apare în ileon lângă valva ileo-cecală care se vindecă rapid și lasă o cicatrice în general imperceptibilă. Există limfadenite cazeoase în ganglionii mezenterici, care se vindecă prin calcificare.
Reinfectarea tuberculozei intestinului este o complicație a tuberculozei pulmonare cavitate. Se produce prin înghițirea sputei bacilifere. Afectează în principal ileonul, sub forma unei leziuni petoase a lui Peyer, care este apoi înmuiată și eliminată. Inflamația cazeoasă se răspândește într-o direcție circulară, urmând calea vaselor limfatice. În acest fel, se formează un ulcer cu o locație antimesenterică de 1 până la 5 cm, cu o axă transversală lungă, care poate fi chiar inelară, acoperind întregul perimetru al intestinului (Fig. 4-9). Progresia lentă a leziunii cazeoase și a componentei productive în tunica musculară, în seroasă și în mezenter, care progresează spre fibroză, determină frecvent stenoza lumenului intestinal; cu toate acestea nu există o tendință de perforație.
Febră tifoidă
Boala Crohn
Boală de cauză necunoscută și patogenie, care evoluează prin crize de diaree, febră și dureri abdominale. Se caracterizează printr-o inflamație cronică segmentară, transmurală a intestinului, uneori granulomatoasă. În cursul bolii pot apărea și leziuni extraintestinale: uveită, colangită sclerozantă și amiloidoză.
Colita ulcerativă idiopatică
Boală de cauză necunoscută și patogenie, cu o posibilă predispoziție genetică, care afectează în principal adulții tineri, sub formă de crize de diaree cronică și sângerări rectale, cu exacerbări și remisiuni. Manifestările extraintestinale care pot apărea în cursul bolii sunt: artrita, uveita, inflamațiile pielii, pericolangitele, carcinomul căilor biliare și tromboembolismul.
ComplicațiiAcestea sunt hemoragii masive și megacolon toxice (dilatarea extremă a colonului care poate fi perforată). Pacienții cu colită ulcerativă idiopatică pe termen lung (mai mult de 10 ani) prezintă un risc crescut de carcinom al intestinului gros.
| Figura 4.13 Colita ulcerativă idiopatică. Ulcere liniare (în negru) |
Amebiaza
Cauzat de Entamoeba histolytica, un protozoar care locuiește în intestinul a aproximativ 10% din populația lumii. Infecția este dobândită prin ingestia formei chistice a parazitului în apă sau alimente contaminate cu fecale umane. În intestinul subțire, chistul eliberează 4 trofozoizi de 20-30 mm, care au un mic nucleu excentric. Majoritatea persoanelor infectate sunt purtători sănătoși asimptomatici. Doar unele tulpini de E. histolytica sunt patogene; dar necesită alți factori, care nu sunt încă bine identificați (condiții ale florei bacteriene, starea imunitară a gazdei) pentru ca parazitul să invadeze țesuturile prin liza celulelor prin contact direct cu acestea.
Leziuni intestinale (amebiază intestinală)
Sunt localizate în principal în colonul cecum și sigmoid; rareori în ileon și apendicele cecal. Există necroză a mucoasei și apoi a submucoasei; afectarea laterală a submucoasei este mai extinsă decât cea a mucoasei (ulcer subminat). Majoritatea ulcerelor sunt mici, mai mici de 1 cm. Există o reacție inflamatorie mică cu celulele polinucleare, macrofage și celule plasmatice. Trofozoizii pot fi găsiți în zonele de avansare a distrugerii din submucoasă; dar sunt de obicei mai numeroase în detritusul care acoperă mucoasa; conțin eritrocite fagocitate.
Ulcerele se pot vindeca și pot lăsa puține deformări.
Complicații
Acestea sunt:
1) confluența ulcerelor cu pierderea extinsă a mucoasei (ulcerație pancolonică), cu dilatare și eventuală perforație;
Două) amoebom: reacție inflamatorie localizată exuberantă a țesutului granulator și fibroză care poate duce la obstrucția lumenului intestinal;
3) Amebiază hepatică: focare hepatice mici sau confluente de necroză și cavitație, produse de trofozoizi transportați din colon prin portal (abcese hepatice amoebice);
4) Amebiază cutanată, pulmonară sau cerebrală: rară.
Boala celiaca
Afectează în principal copiii și adulții tineri, caracterizați prin intoleranță la făina de grâu, în special la porțiunea sa insolubilă (gluten) și la un compus extras din aceasta, gliadina. Se manifestă printr-o leziune a intestinului subțire care provoacă malabsorbție (de proteine, grăsimi și vitamine), diaree, irosire și întârziere a creșterii. Leziunile și alterarea funcțională dispar cu o dietă permanentă fără gluten.
A fost descrisă o anumită susceptibilitate familială. O proporție mare de celiaci au antigeni HLA-B8 și HLA-DW3, care sunt prezenți în mod normal la mai puțin de 20% din populație.
Apendicita acuta
Este frecvent la tineri, rare la copiii sub 5 și peste 50 de ani.
Apendicita flegmonă se vindecă cu reabsorbția exsudatului și îngroșarea peretelui datorită fibrozei interstițiale difuze. În repararea ulterioară apendicitei ulcerative, poate apărea stenoza care poate duce la obliterarea lumenului. În apendicita cu perforație, poate apărea repararea care lasă pseudodiverticulele apendiculare ca o continuare.
Complicații
Acestea sunt:
1) foraj;
Două) abces periapendicular;
3) fistule către organele adiacente (intestin, vezică, vagin);
4) Pileflebită: inflamație septică acută a venei și ramurilor portale, începând de la tromboflebită a ramurilor venei mezenterice superioare. Pileflebita poate provoca abcese hepatice.
5) peritonită difuză;
6) septicemie.
Diverticuloză (boală diverticulară)
Leziunile intestinului gros frecvent la persoanele cu vârsta peste 40 de ani, cu o incidență mai mare în țările dezvoltate. Caracterizată prin hernii multiple (pseudodiverticulare) ale mucoasei și submucoasei prin tunicele musculare ale intestinului gros (Fig. 4-16).
| Figura 4.16 Diverticulită intestinală. D: diverticuli, T: ai avut, F: fecalito |
Patogenie
Au fost identificați doi factori principali: a) hipertensiune intraluminală: o dietă săracă în fibre (tipică țărilor dezvoltate) duce la contracții intestinale susținute; b) rezistență mai mică a țesutului conjunctiv care înconjoară vasele care pătrund prin tunica musculară.
Morfologie. Sigmoidul este afectat predominant, dar poate ajunge la colonul drept. Se observă zeci sau chiar sute de pseudodiverticulule, în general mai mici de 1 cm., Constând din mucoase și submucoase ale intestinului gros, căptușite de o prelungire subțire a tunicii musculare sau fără aceasta. Conțin material fecal compact. Există hipertrofie a muscularis propria vecină. Modificarea este, în general, asimptomatică, deși unele persoane pot avea disconfort ușor, cum ar fi tranzitul afectat sau distensia abdominală.
Complicații. Complicația diverticulilor se numește, în general, boală diverticulară. Se poate intampla:
la) hemoragie,
b) diverticulită și peridiverticulită, care uneori pot provoca abcese peridiverticulare și foarte rar peritonită difuză,
c) stenoză,
d) fistule (rare).
Tumori și leziuni pseudotumorale ale intestinului subțire
Tumorile și leziunile pseudotumorale ale intestinului subțire sunt rare. Acestea sunt indicate în tabelul de mai jos.
- Lecții de anatomie; la Patol; gica
- Lecții de anatomie; la Patol; gica
- Lecții de la cel mai vechi medic din lume
- Lecții pentru prevenirea obezității la copii
- LECȚII PRIVIND VIAȚA CĂLUGĂRULUI CARE ȘI-A VÂND FERRARI ROBIN SHARMA 9,57 €
