Consultați articolele și conținutul publicat în acest mediu, precum și rezumatele electronice ale revistelor științifice la momentul publicării
Fiți informat în permanență datorită alertelor și știrilor
Accesați promoții exclusive la abonamente, lansări și cursuri acreditate
Skin este un jurnal destinat educației continue în dermatologie. Din acest motiv, interesul său nu se limitează la dermatolog, ci se extinde la medicii care încep în această specialitate, la cei care își îndeplinesc funcțiile departe de marile centre spitalicești și la acei medici nespecialiști care zilnic trebuie să se confrunte cu probleme dermatologice în practica ta zilnică. Pentru a îndeplini acest scop, jurnalul este structurat cu secțiunile: Știri, Recenzii, Semne orientative/Diagnostic diferențial, Cazuri pentru diagnostic, Piele în practica zilnică, Piele în contextul Medicinii și al specialităților sale, Terapeutică dermatologică, printre altele. Comitetul editorial al revistei asigură atât rigoarea, calitatea, interesul practic și capacitatea didactică grație unei selecții atente de subiecte și autori, precum și varietății de tabele și iconografie pe care o folosește.
Indexat în:
Urmareste-ne pe:
CiteScore măsoară numărul mediu de citări primite pentru fiecare articol publicat. Citeste mai mult
SJR este o valoare prestigioasă, bazată pe ideea că toate citatele nu sunt egale. SJR folosește un algoritm similar cu rangul de pagină Google; este o măsură cantitativă și calitativă a impactului unei publicații.
SNIP face posibilă compararea impactului revistelor din diferite domenii de subiecte, corectând diferențele de probabilitate de a fi citate care există între revistele de subiecte diferite.
În 1996, au fost introduse pe scară largă noi terapii combinate pentru controlul infecției cu HIV-1 pe baza inhibitorului nucleozidic al transcriptazei inverse (NRTI), inhibitorului de protează (PI) și ulterior analogilor inhibitorilor non-nucleozidici. Odată cu supraviețuirea mai lungă a acestor pacienți, apare un nou sindrom, caracterizat printr-o redistribuire a grăsimii corporale împreună cu anomalii metabolice, cunoscută sub numele de „lipodistrofia pacienților cu HIV” (LDHIV).
Primul caz descris a fost legat de tratamentul cu indinavir în 1997 1; Mai târziu, Carr et al 2 au definit în detaliu sindromul în care apare lipodistrofia periferică împreună cu dislipidemia și rezistența la insulină în raport cu tratamentul cu inhibitori de protează.
LDHIV este un proces care variază în frecvență și severitate. Pierderea de grăsime periferică apare predominant la unii pacienți, în timp ce alții prezintă modificări metabolice înainte ca modificările morfologice să fie evidente.
Deoarece pierderea de grăsime apare treptat în decurs de luni sau ani, recunoașterea timpurie a LDHIV este dificilă, în special la pacienții obezi și la femei. Au fost utilizate mai multe metode complementare pentru a detecta modificările grăsimii corporale, cum ar fi tomografia computerizată, imagistica prin rezonanță magnetică, ultrasunografia sau absorptiometria cu raze X cu energie duală (DEXA), deși niciuna dintre ele nu este acceptată universal.
Dacă adăugăm la toate acestea lipsa unor criterii diagnostice stabilite sau lipsa testelor complementare consensuale, nu este surprinzător faptul că prevalența LDHIV este atât de variabilă (de la 8 la 84%, cu o medie de 42%) 3. Incidența crește odată cu durata tratamentului antiretroviral. În ceea ce privește locația, fața este zona afectată cel mai frecvent (45%), urmată de extremități (42%), abdomen (39%), brațe (39%), fese (36%) și regiunea dorsocervicală (4%) 4 .
Redistribuirea grăsimii corporale
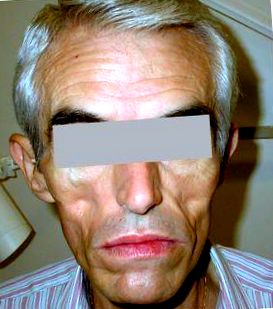
Există o pierdere simetrică a țesutului adipos de pe față (Fig. 1) și extremități. Pacienții afectați adoptă un aspect atletic muscular fals și o față cadavră caracteristică. La unii pacienți, această pierdere de grăsime coincide cu o acumulare de țesut adipos în jurul gâtului, în coloana dorsocervicală („cocoașă de bivol”) (Fig. 2), trunchiul superior și regiunea intra-abdominală 5. Grăsimea viscerală crește, menținând astfel depozitul de grăsime corporală ca răspuns la modificările metabolice observate.
Figura 1. Lipoatrofie pe față.
Figura 2. «Cocoașă de bivolă».
Creșterea sânilor a fost observată la unii pacienți, în special la femei, deși nu este clar dacă este în detrimentul țesutului gras sau glandular.
Această modificare fenotipică reprezintă un stigmat fizic important pentru acești pacienți și poate reduce aderența terapeutică 6 .
Țesutul adipos, considerat clasic ca un depozit de energie, îndeplinește funcții endocrine, metabolice și imune complexe. Adipocitul este singura celulă special adaptată pentru a acumula cantități mari de acizi grași sub formă de triacilglicerol (TG). Alte țesuturi au alte mecanisme de reglare a excesului de acizi grași. Ficatul este capabil să transforme TG în lipoproteine cu densitate foarte mică (VLDL), iar mușchiul reduce conținutul de lipide prin creșterea activității musculare. Pancreasul, pe de altă parte, are doar beta-oxidare compensatorie și, prin urmare, este mai vulnerabil la lipoapoptoză din cauza exceselor de acizi grași, ceea ce explică apariția diabetului la pacienții obezi 7 .
În absența adipocitelor, ca și în lipodistrofii, micile excese calorice determină depunerea TG în țesuturile neadipose, cu consecința steatozei hepatice, a rezistenței la insulină, a diabetului zaharat insulino-dependent și a diferitelor grade de cardiomiopatie.
50-70% dintre pacienții tratați cu inhibitori de protează dezvoltă dislipidemie, în timp ce hiperglicemia apare la până la 20% dintre pacienții supuși tratamentului cu inhibitori de protează, dar 62% au toleranță redusă la glucoză 8 .
14% dintre pacienții tratați cu INRT au hiperglicemie și 7% au diabet zaharat.
„Gobla de bivol” la pacienții cu LDHIV este mai asociată cu hiperinsulinemie decât cu dislipidemie 9 .
Efectele metabolice secundare tratamentului antiretroviral, precum dislipidemia și rezistența la insulină, cresc leziunile endoteliale și favorizează o stare proaterosclerotică 10,11. Prin urmare, ar trebui să evitați alți factori de risc precum tutunul, să controlați hipertensiunea și să promovați exercițiile fizice și o dietă adecvată.
FACTORI DE RISC LDHIV
Inhibitori de protează
Apariția LDHIV a fost descrisă în asociere cu toți inhibitorii de protează, în special indinavir, ritonavir și saquinavir. O probabilitate cumulată de LDHIV a fost estimată la 3,2% la 6 luni de tratament, 10,7% la 12 luni, 62,5% la 24 de luni și 75% la 30 de luni. .
Inhibitori ai nucleozidelor revers transcriptazei
Atât lamivudina (3TC), cât și stavudina (d4T) au fost asociate cu o redistribuire anormală a grăsimii corporale care nu se distinge de cea observată la pacienții cu inhibitori de protează. Totuși, acești pacienți raportează pierderea în greutate, oboseală, greață, hepatomegalie, disfuncție hepatică și concentrații ridicate de acid lactic tipice funcției mitocondriale afectate 12 .
Infecția cu HIV
Dezvoltarea și severitatea LDHIV sunt direct legate de durata infecției cu HIV. Severitatea infecției, determinată de un număr scăzut de CD4, este asociată cu apariția lipoatrofiei 13. Inițierea timpurie a terapiei antiretrovirale foarte active (TARA) în stadii mai puțin avansate ale bolii ar putea reduce riscul apariției LDHIV.
Starea nutrițională, vârsta, sexul și rasa
Pacienții supraponderali înainte de a primi HAART cu inhibitori de protează sunt mai predispuși să aibă o cocoașă de bivol și mărirea sânilor, dar o incidență mai scăzută a lipoatrofiei faciale și gluteale, comparativ cu subiecții neponderali. Pe de altă parte, o greutate redusă înainte de începerea tratamentului determină o lipodistrofie mai severă 14 .
Pacienții mai în vârstă tind să aibă o masă mai mare de grăsime corporală, ceea ce ar putea modula modificările de redistribuire a grăsimilor observate în LDHIV. În schimb, asocierea dintre vârstă și LDHIV ar putea fi mediată de numărul mai mare de deleții ale ADN-ului mitocondrial (ADNmt) care apar în mod natural odată cu îmbătrânirea 15 .
Femeile cu LDHIV dobândesc un fenotip mai android cu rapoarte talie: șold mai asemănătoare cu cele ale bărbaților, care este asociat cu hiperinsulinemie, hiperandrogenemie, cu testosteron crescut și raportul lutropină: folitropină și hiperlipidemie 16 .
Albii sunt expuși unui risc mai mare de HIVP decât afro-americanii 17 .
PATOGENEZA LDHIV
Au fost propuse mai multe teorii patogene pentru LDVIH, deși cea mai larg acceptată este toxicitatea mitocondrială. NRTI sunt derivați ai adenozinei, histidinei, guanozinei și timidinei care furnizează substraturi alternative pentru polimeraze. Efectul inhibitor al NRTI-urilor asupra polimerazelor este mai mare pentru transcriptaza inversă HIV> pol-γ ADN> pol-β ADN> pol-α ADN = pol-ε ADN 18. Replicarea ADNmt se realizează prin gamma polimerază, deci NRTI ar afecta și ADNmt.
O replicare deficientă a ADNmt poate duce la o activitate defectuoasă a enzimelor mitocondriale, o modificare a OXPHOS, lanțul fosforilativ, care crește producția de lactat, care se termină cu apoptoză mitocondrială (Fig. 3).
Figura 3. Toxicitate mitocondrială NRTI care implică o alterare a lanțului respirator și o epuizare a ADN-ului mitocondrial.
Capacitatea de a afecta ADN polimeraza gamma mitocondrială este mai mare pentru zalcitabină> didanozină> stavudină> lamivudină> tenofovir> zidovudină> abacavir 19 .
S-a demonstrat că tratamentul cu NRTI este asociat cu depleția ADNmt în adipocite, măsurată prin PCR cantitativă. Depleția medie pentru zidovudină este de 52,1%, în timp ce pentru stavudină este de 87,1% 20 .
CITOCHINE, ADIPOCINE ȘI LDHIV
Concentrațiile plasmatice sau expresia genică a diferitelor adipokine sunt modificate în LDHIV. Creșterea plasmatică a citokinelor pro-inflamatorii și modificarea exprimării și/sau producției de adipokine de către țesutul adipos ar putea fi cruciale în remodelarea grăsimilor și modificările metabolice la acești pacienți. Grăsimile de la pacienții fără tratament antiretroviral prezintă modificarea expresiei genice a adipokinelor leptină și adiponectină, precum și a celor implicați în diferențierea adipocitelor, metabolismul și funcția mitocondrială. Acest lucru ar explica faptul că HIV-1 în sine ar exercita un prim impact dăunător asupra adipocitului și că ulterior, odată cu introducerea tratamentului antiretroviral, variațiile morfologice tipice sindromului lipodistrofic ar deveni fizic evidente 22 .
Cantitatea circulantă de adiponectină scade la pacienții cu redistribuire a grăsimilor comparativ cu pacienții fără lipodistrofie. Se cunoaște asocierea dintre concentrațiile scăzute de adiponectină și rezistența la insulină, deși nu este posibil să se determine dacă alterarea metabolică menționată este cauza sau consecința scăderii adiponectinei 23,24 .
Expresia locală a ARNm leptinei și adiponectinei scade în grăsimea pacienților afectați, în timp ce expresia ARNm a factorului de necroză tumorală (TNF) alfa, interleukina (IL) 6 și IL-8 este crescută 25,26 .
Heterozigoții pentru regiunea promotor 238G/A a TNFα sunt mai predispuși la LDHIV decât pacienții non-heterozigoți, cu un risc de 1,7 ori mai mare. .
Este cunoscută capacitatea de stimulare a izoformei 1c a SREBP-1 (proteină care leagă elementul de reglare a sterolului) în diferențierea adipocitelor. Expresia ARNm SREBP-1c este semnificativ redusă la pacienții cu LDHIV, ceea ce este corelat cu scăderea adipogenezei și rezistenței la insulină 28 .
Inhibitorii de protează (mai puțin amprenavir) ar modifica maturarea laminului A/C inducând o perturbare a arhitecturii nucleare, care ar putea provoca dislocarea nucleară a SREBP-1c 29 și, prin urmare, disfuncția adipocitelor 30,31 .
Expresia genică în grăsimea dorsocervicală crescută sau „cocoașa de bivol” este diferită de grăsimea din alte locații la pacientul cu LDHIV, indicând un mecanism patogenetic diferit pentru această acumulare localizată de grăsime 32 .
Concentrațiile serice crescute de IFNα sunt observate la pacienții cu lipodistrofie, cu o corelație pozitivă cu cele ale colesterolului, trigliceridelor, VLDL și apolipoproteinei B 33. IFNα crește lipoliza printr-un mecanism direct în celulele adipoase sau indirect prin stimularea axei hipotalamo-hipofizo-suprarenale, creșterea concentrațiilor de cortizol, norepinefrină și glucagon și scăderea clearance-ului trigliceridelor. În total, IFNα contribuie la dislipidemia observată la pacienții cu LDHIV și apare ca cel mai bun marker al modificărilor lipidice la acești pacienți.
Deși reconstituirea imună a fost propusă ca un mecanism patogen pentru LDHIV, evaluarea prospectivă a modificărilor corpului la pacienții tratați arată că pierderea grăsimii membrelor are loc după perioada de cea mai mare restaurare imună, ceea ce face o etiologie puțin probabilă pentru reconstituirea imună în LDHIV.
Pe scurt, conform diferitelor dovezi, inhibitorii de protează sunt mai asociați cu acumularea de grăsime viscerală și modificări metabolice tipice sindromului lipodistrofic, în timp ce INRT provoacă toxicitate mitocondrială și sunt mai importanți în dezvoltarea pierderii de grăsime periferică.
Suspendarea inhibitorilor de protează ca strategie terapeutică nu s-a dovedit a fi eficientă în refacerea grăsimii corporale, deși modificările metabolice se pot îmbunătăți. Substituirea terapeutică cu abacavir este asociată cu o ameliorare, deși rareori vizibilă, a pierderii de grăsime 34 .
Identificarea unor antiretrovirale cu o capacitate mai mare de a produce lipodistrofie înseamnă că sunt luate în considerare de la început diferite regimuri terapeutice, iar studiile actuale vizează dezvoltarea de noi medicamente cu impact mai mic sau deloc asupra adipocitului.
Odată stabilită lipodistrofia, există mai multe opțiuni de umplere pentru a restabili pierderea volumului subcutanat asociat cu HIVLD.
Acidul polilactic L a fost aprobat în Europa din 1999 și de către Food and Drug Administration (FDA) din Statele Unite din 2004 pentru tratamentul lipoatrofiei faciale asociate HIV. Persistența produsului este de 3 ani sau mai mult și singurul efect secundar observat cu 3 ani de urmărire a fost formarea de papule subcutanate, mai palpabile decât vizibile, în 11% din cazuri 35 .
Un alt produs de umplutură utilizat pe scară largă este un polimer reticulat tridimensional aparținând familiei polialchilimidelor (Bio Alcamid ®). Este un produs stabil fizic care, după implantare, induce formarea unei capsule biologice permanente, de unde și conceptul de endoproteză. De asemenea, se folosește lipofilling, care constă în transplantul de grăsime al pacientului, care este uneori complicat de lipoatrofia severă a unor pacienți 36 .
Ca tratament medical la pacienții cu obezitate centrală, somatotropina a fost utilizată pentru proprietățile sale lipolitice și oxidative la o doză de 4 mg/zi timp de 12 săptămâni. Tratamentul este însoțit de o scădere a grăsimii viscerale subcutanate abdominale, dar și de o scădere a grăsimii membrelor și o creștere a glucozei. Acest ultim efect reprezintă o limitare importantă pentru utilizarea somatotropinei la acești pacienți, deoarece ar înrăutăți rezistența la insulină 37 .
Utilizarea tiazolidindionilor, agoniști ai factorului adipogen PPARγ, ar putea fi benefică ca tratament pentru lipoatrofie și să îmbunătățească sensibilitatea la insulină. Cu toate acestea, este însoțit de o scădere a colesterolului lipoproteic cu densitate ridicată și o creștere a colesterolului lipoproteic cu densitate scăzută, ceea ce agravează dislipidemia tipică sindromului lipodistrofic 38 .
Deși au fost propuse mai multe mecanisme patogenetice în lipodistrofia asociată cu HIV-1, multe necunoscute rămân în patogeneza acestei distribuții specifice a grăsimii corporale și în apariția tulburărilor metabolice. Probabil factori genetici și virologici multipli, producția masivă de citokine cauzată de infecția în sine și/sau reconstituirea imunitară și efectul diferitelor tratamente antiretrovirale intervin în comun în dezvoltarea acestui sindrom lipodistrofic.
- Curățarea feței II Ce ustensile aleg să curăț pielea
- Curățarea feței, cheia perfectă a pielii - SHICHI WORLD - Frumusețe cu suflet
- Curățarea săptămânală a feței este o rutină ideală pentru pielea ta
- Pielea mărului pentru a slăbi
- Proprietățile Spirulinei pentru piele