CAZURI CLINICE
Pneumonia criptogenă organizată ca diagnostic diferențial al pneumoniei care nu răspunde la tratament
Pneumonie nerezolvantă organizatoare criptogenă. Raportul unui caz
Felipe Olivares A. 1, Alberto Fica C. 2, Paulo Charpentier V. a, Antonio Hernández M. 3, María Eugenia Manríquez A. 4, Marcelo Castro S. 5
1 Serviciul de medicină internă, Spitalul Militar din Santiago, Santiago de Chile.
2 Serviciul de infectologie, Spitalul Militar din Santiago, Santiago de Chile.
3 Serviciul bolilor respiratorii, Spitalul Militar de Santiago, Santiago de Chile.
4 Serviciul de Anatomie Patologică, Spitalul Militar de Santiago, Santiago de Chile.
5 Serviciul de diagnostic imagistic, Spitalul Militar din Santiago, Santiago de Chile.
stagiar în medicină, Universidad de los Andes, Santiago de Chile.
Cuvinte cheie: Hormoni ai cortexului suprarenal; Pneumonie; Infecții ale tractului respirator.
Pneumonia care nu răspunde la tratament (NNRT) este o problemă relativ frecventă la pacienții spitalizați care crește morbiditatea și mortalitatea și a căror incidență variază între 13 și 18% 1-3. Studiul și managementul acestor pacienți se bazează în mod obișnuit pe experiența clinică, mai degrabă decât pe dovezi științifice. Copierea inadecvată poate duce la intervenții inutile, costuri crescute, ședere în spital și complicații.
Una dintre cauzele NNRT este pneumonia organizată, o entitate puțin cunoscută, subdiagnosticată și care poate fi secundară unor cauze multiple, fiind fundamental histopatologică 4. Când o etiologie nu poate fi identificată, se numește pneumonie criptogenă organizată (Pneumonie organizatoare criptogenă: COP). Răspunsul său potențial la corticosteroizi face din această patologie o provocare pentru clinician, mai ales atunci când resursele de diagnostic și strategiile terapeutice convenționale au fost epuizate.
Acest articol își propune să prezinte un caz de COP prezentat ca pneumonie refractară la tratament și să ofere o actualizare a confruntării cu NNRT.
Caz clinic
Femeie de 82 de ani, nefumătoare și fără antecedente morbide, care a fost internată în 2012 din cauza sindromului diareic cronic. Un studiu amplu nu a reușit să-și demonstreze etiologia și CT al abdomenului și pelvisului a relevat jejuno-ileita compatibilă cu gastroenterita, o afecțiune care s-a remediat după o lună de dietă și ciprofloxacină.
| Figura 3. Descrierea temporală a evenimentelor din cazul prezentat. Scara de timp nu este ajustată. Raport PaFiO2: PaO2/FiO2. |
După începerea tratamentului cu antibiotice la pacienții cu pneumonie, febra, leucocitoza și CRP tind să scadă, între a treia și a cincea zi, crepitus după o săptămână și modificări radiografice după 4 săptămâni. Diversi factori, cum ar fi vârsta, comorbiditățile, agentul etiologic și severitatea afecțiunii pot prelungi rezolvarea acesteia fără a avea neapărat o conotație patologică. S-a raportat că 90% dintre infiltratele pulmonare dispar la 4 săptămâni după tratament la cei cu vârsta sub 50 de ani, dar doar 30% la cei cu vârsta peste 50 de ani. La rândul lor, boli pulmonare obstructive cronice, alcoolism, boli neurologice, boli de inimă, boli renale cronice, neoplasme, diabet zaharat sau imunodeficiențe pot încetini rezoluția tabelului 7,8. De asemenea, există variabilitate a răspunsului în funcție de agent, cu o rezoluție radiologică mai rapidă în cazul pneumoniei pneumococice comparativ cu alți agenți, cum ar fi Legionella sp. Da Staphylococcus aureus 9 .
Pacientul a avut o imagine a NNRT conform criteriilor Societatea Americană Toracică deoarece nu a atins stabilitatea clinică la 72 de ore după diagnostic și tratament 10. O istorie detaliată și o examinare fizică amănunțită sunt esențiale pentru abordarea inițială în aceste cazuri. De asemenea, studiul microbiologic trebuie revizuit și finalizat și trebuie efectuat un control imagistic 11 .
În tratarea NNRT, trebuie luate în considerare atât cauzele infecțioase, cât și cele neinfecțioase.
Printre cauzele infecțioase, tulburările farmacocinetice datorate dozelor suboptimale, interacțiunile cu alte medicamente, selecția compușilor cu penetrare scăzută în parenchimul pulmonar, prezența colecțiilor, agenții comunitari rezistenți precum pneumococ sau S. aureus 12 și bacterii nosocomiale rezistente. La acest pacient, apariția târzie a afecțiunii a sugerat participarea acestui tip de microorganisme, ceea ce explică regimurile empirice succesive de antibiotice utilizate. Nici prezența altor agenți precum Mycobacterium tuberculosis asociat cu pacienți vârstnici sau imunosupresați 13 sau Legionella pneumophila, de importanță la pacienții grav bolnavi, cu vârsta peste 40 de ani, imunosupresi sau fără răspuns la beta-lactame 14. Posibilitatea unor agenți asociați cu imunosupresia din cauza infecției cu HIV a fost exclusă de testul respectiv și studiul pentru CMV a fost, de asemenea, negativ.
Cauzele neinfecțioase ale NNRT ocupă între 16% și 50% și includ PTE, neoplasme, vasculită, sarcoidoză, toxicitate medicamentoasă și pneumonie criptogenă organizată 15,16 .
Medicamente multiple sunt asociate cu leziuni pulmonare, iar diagnosticul lor este complex datorită varietății mari de tipare radiologice 17,18. Niciunul dintre medicamentele utilizate de pacient nu a raportat o asociere frecventă 19. Studiile reumatologice au fost negative și nu a existat un tablou clinic compatibil cu bolile mezenchimale. PET a fost exclusă prin angiografie CT și nu au existat dovezi de neoplasme în studiile imagistice, procedurile invazive și biopsiile.
Bronhoscopie cu fibre optice în NNRT și studiu histologic
Se recomandă să nu întârziați bronhoscopia fibro-optică cu BAL și biopsie transbronșică, deoarece este un examen relativ sigur care identifică leziunile endoluminale, dopurile mucoase și permite, de asemenea, studii microbiologice și histopatologice. Biopsia transbronșică, deși are o sensibilitate scăzută, are o specificitate ridicată și poate fi utilă în diagnosticul bolilor pulmonare difuze 20 .
Un studiu efectuat la 53 de pacienți fără îmbunătățiri după 72 de ore de terapie, a arătat că BAL a provocat o schimbare a terapiei la majoritatea pacienților și a avut tendința de a reduce mortalitatea. Anterior, Feinsilver și colab. Au studiat pacienții cu minimum 7 zile de terapie cu antibiotice prin bronhoscopie cu fibre optice și au observat că a fost diagnostic în 33%. În plus, la acei pacienți la care s-a ajuns la diagnostic, 86% s-a făcut folosind această metodă și a avut un beneficiu mai mare la cei cu vârsta sub 55 de ani, nefumători și cu infiltrate multilobare. Utilitatea și siguranța sa de diagnostic au fost reproduse 22. În ciuda celor de mai sus, biopsia transbronșică a arătat rezultate nespecifice, care este în concordanță cu 64% și 86% din sensibilitatea și specificitatea raportate, respectiv 23 .
Pneumonie criptogenă organizată
Corespunde formei idiopatice de pneumonie în organizare și, spre deosebire de cazul prezentat, afectează predominant între 50 și 70 de ani 24,25, cu toate acestea, există cazuri raportate la pacienții vârstnici 26,27. Nu există diferențe în funcție de sex și pot apărea cu febră, dispnee, tuse, strigături inspiratorii de evoluție acută sau subacută 28,29 .
Revărsatul pleural este descris în până la 22% din cazuri, de obicei este mic până la moderat în cantitate 30 și este asociat cu pneumonie în cauză secundară (neoplasme și mezenchimopatii) 25. Acest lucru ar putea fi explicat prin răspunsul histopatologic diferit la o leziune pulmonară între COP și pneumonie în organizația de altă origine 31 .
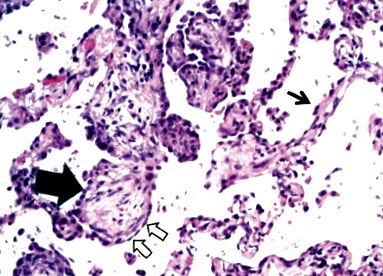
Histopatologic se caracterizează prin prezența unor mase organizate de țesut granulator în alveole (corpurile lui Masson), infiltrarea pereților alveolari cu celule inflamatorii cronice și păstrarea arhitecturii alveolare (Figura 2) 23 .
CT toracic este foarte util în NNRT. Suspiciunea de POP în cazul prezentat a apărut în principal din imagini de consolidare multifocală (Figura 1), căutarea negativă a etiologiilor infecțioase și lipsa de răspuns la diferite regimuri antimicrobiene. Modelul de consolidare periferică și bilaterală, împreună cu sticla măcinată și modelul migrator sunt cele mai raportate 25,32. Acesta din urmă are o sensibilitate scăzută, fiind observat între 11,5% și 27% și a fost descris în alte patologii 29,32,33. Constatarea halo-ului invers nu a fost văzută la acest pacient, considerat cu o mai mare specificitate 34-37 .
După cum sa menționat, studiul imagistic nu este foarte specific, astfel încât studiul histologic este în general necesar pentru diagnosticul definitiv.
Importanța demonstrării unui POP constă în răspunsul său bun la tratamentul cu corticosteroizi, care, totuși, nu este lipsit de efecte adverse și există între 9-56% din recidive 24,38 .
În 12 studii, cu un total de 160 de pacienți, a fost observat un răspuns complet la glucocorticoizi în 60% și un răspuns parțial în 27% din cazuri. Doar 14% au fost refractari la tratament 25 .
În acest caz, nu a fost posibil să se determine cauza decesului, fără nicio relație temporală cu procedurile invazive efectuate. Nici nu există elemente suficiente pentru a asocia utilizarea corticosteroizilor cu un rezultat fatal.
În concluzie, acest caz ilustrează modul în care NNRT se poate prezenta la unii pacienți, chiar și vârstnici, și necesită mai multe teste și proceduri, inclusiv biopsie pulmonară.
Referințe
1. Menéndez R, Torres A, Zalacaín R, Aspa J, Martín Villasclaras JJ, Borderías L, și colab. Factorii de risc ai eșecului tratamentului în pneumonia dobândită în comunitate: implicații pentru rezultatul bolii. Torace 2004; 59 (11): 960-5. [Link-uri]
2. Rosón B, Carratalà J, Fernández-Sabé N, Tubau F, Man resa F, Gudiol F. Cauze și factori asociați cu eșecul precoce la pacienții spitalizați cu pneumonie dobândită în comunitate. Arch Intern Med 2004; 164 (5): 502-8. [Link-uri]
3. Aliberti S, Amir A, Peyrani P, Mirsaeidi M, Allen M, Moffett BK și colab. Incidența, etiologia, calendarul și factorii de risc pentru eșecul clinic la pacienții spitalizați cu pneumonie dobândită în comunitate. Piept 2008; 134 (5): 955-62. [Link-uri]
4. Cordier J-F. Pneumonie organizatoare criptogenă. Eur Resip J 2006; 28 (2): 422-46. [Link-uri]
5. Halm EA, Fine MJ, Marrie TJ, Coley CM, Kapoor WN, Obrosky DS și colab. Timpul până la stabilitatea clinică la pacienții spitalizați cu pneumonie dobândită în comunitate: implicații pentru ghidurile de practică. JAMA 1999; 279 (18): 1452-7. [Link-uri]
6. Fein AM. Pneumonia la vârstnici: prezentare generală a abordărilor diagnostice și terapeutice. Clin Infect Dis 1999; 28 (4): 726-9. [Link-uri]
7. El Solh AA, Aquilina AT, Gunen H, Ramadan F. Rezoluția radiografică a pneumoniei bacteriene dobândite în comunitate la vârstnici. J Am Geriatr Soc 2004; 52 (2): 224-9. [Link-uri]
8. Jayaprakash B, Varkey V, Anithakumari K. Etiologie și rezultatul clinic al pneumoniei nerezolvante într-un centru de îngrijire terțiară. J Assoc Physicians India 2012; 60: 98-101. [Link-uri]
9. Jay SJ, Johanson WG Jr, Pierce AK. Rezoluția radiografică a Streptococcus pneumoniae pneumonie. N Engl J Med 1975; 293 (16): 798-801. [Link-uri]
10. Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Campbell GD, Dean NC și colab. Societățile de boli infecțioase din America/Societatea Americană Toracică, orientări consensuale privind gestionarea pneumoniei dobândite în comunitate la adulți. Clin Infect Dis 2007; 44 Supliment 2: S27-72. [Link-uri]
11. Menéndez R, Perpiñá M, Torres A. Evaluarea pneumoniei progresive și nerezolvante. Semin Respir Infect 2003; 18 (2): 103-11. [Link-uri]
12. Silva F, Cifuentes M, Pinto C. Rezultate ale supravegherii susceptibilității antimicrobiene în Chile: consolidarea unei rețele. Rev Chil Infect 2011; 28 (1): 19-27. [Link-uri]
13. Morgado A, Köhnenkampf R, Navarrete P, García P, Balcells ME. Profil clinic și epidemiologic al cazurilor de tuberculoză tratate într-o rețea de sănătate universitară din Santiago de Chile între anii 2000-2010. Rev Med Chile 2012; 140 (7): 853-8. [Link-uri]
14. Arancibia F, Cortés CP, Valdez M, Cerda J, Hernández A, Soto L, și colab. Importanta a Legionella pneumophila în etiologia pneumoniei severe dobândite în comunitate în Santiago, Chile. Disponibil la: http://journal.publications.chestnet.org/article.aspx?articleid=1697018. [Accesat la 20 iulie 2013] [Link-uri] .
15. Arancibia F, Ewig S, Martínez JA, Ruiz M, Bauer T, Marcos MA, și colab. Eșecurile tratamentului antimicrobian la pacienții cu pneumonie dobândită în comunitate: cauze și implicații prognostice. Am J Respir Crit Care Med 2000; 162 (1): 154-60. [Link-uri]
16. Feinsilver SH, Fein AM, Niederman MS, Schultz DE, Faegenburg DH. Utilitatea bronhoscopiei cu fibre optice în pneumonia nerezolvabilă. Piept 1990; 98 (6): 1322-6. [Link-uri]
17. Cleverley JR, Screaton NJ, Hiorns MP, Flint JD, Müller NL. Boli pulmonare induse de medicamente: CT de înaltă rezoluție și descoperiri histologice. Clin Radiol 2002; 57 (4): 292-9. [Link-uri]
18. Flieder DB, Travis WD. Caracteristicile patologice ale bolii pulmonare induse de medicamente. Clin Chest Med 2004; 25 (1): 37-46. [Link-uri]
19. Foucher P, Camus Ph. Pneumotox. Disponibil in: http://www.pneumotox.com. [Accesat la 23 mai 2013] [Link-uri] .
20. Tomassetti S, Cavazza A, Colby TV, Ryu JH, Nanni O, Scarpi E și colab. Biopsia transbronșică este utilă în prezicerea tiparului UIP. Respir Res 2012; 13: 96. [Link-uri]
21. Pereira-Gomes JC, Pedreira Jr WL, Tadeu Velasco I. Impactul BAL în gestionarea pneumoniei cu eșecul tratamentului: pozitivitatea culturii BAL sub terapia cu antibiotice. Piept 2000; 118 (6): 1739-46. [Link-uri]
22. Chaudhuri AD, Mukherjee S, Nandi S, Bhuniya S, Tapadar SR, Saha M. Un studiu asupra pneumoniei nerezolvante cu referire specială la rolul bronhoscopiei fberoptice. Lung India 2013; 30 (1): 27-32. [Link-uri]
23. Poletti V, Cazzato S, Minicuci N, Zompatori M, Burzi M, Schiattone ML. Valoarea diagnosticului spălării bronhoalveolare și a biopsiei pulmonare transbronșice în pneumonia organizatoare criptogenă. Eur Respir J 1996; 9 (12): 2513-6. [Link-uri]
24. Gil J, García R, Aranda I, Romero S. Pneumonia organizatorică idiopatică: o boală recidivantă. Respiration 2007; 74: 624-31. [Link-uri]
25. Vasu TS, Cavallazzi R, Hirani A, Sharma D, Weibel SB, Kane GC. Distincții clinice și radiologice între bronșiolita secundară obliterantă care organizează pneumonia și pneumonia organizatoare criptogenă. Respir Care 2009; 54 (8): 1028-32. [Link-uri]
26. Kenealy H, Green G. Pneumonie organizatoare criptogenă la un copil de 92 de ani. N Z Med J 2008 17; 121 (1284): 81-3. [Link-uri]
27. Pallás LA, Rodríguez L. Pneumonie criptogenă organizată la vârstnici. Rev Esp Geriatr Gerontol 2009; 44 (3): 167-8. [Link-uri]
28. Gudmundsson G, Sveinsson O, Isaksson HJ, Jonsson S, Frodadottir H, și colab. Epidemiologia organizării pneumoniei în Islanda. Torace 2006; 61 (9): 805-8. [Link-uri]
29. Cazzato S, Zompatori M, Baruzzi G, Schiattone ML, Burzi M, Rossi A, și colab. Pneumonie de organizare a bronșiolitei obliterante: o experiență italiană. Respir Med 2000; 94 (7): 702-8. [Link-uri]
30. Shi JH, Xu WB, Liu HR, Zhu YJ, Cao B, Chen Y și colab. Caracteristici clinicopatologice ale 18 cazuri de pneumonie organizatoare criptogenă. Zhonghua Jie He He Hu Xi Za Zhi 2006; 29 (3): 167-70. [Link-uri]
31. Ranzani OT, Parra ER, Fernezlian SM, Capelozzi VL. Dopuri intraluminale pneumonie idiopatică și secundară organizatoare: reparare sau remodelare? Histopatologie 2007; 51 (5): 622-30. [Link-uri]
32. Drakopanagiotakis F, Paschalaki K, Abu-Hijleh M, Aswad B, Karagianidis N, Kastanakis E și colab. Pneumonie criptogenă și secundară de organizare: prezentare clinică, descoperiri radiografice, răspuns la tratament și prognoză. Piept 2011; 139 (4): 893-900. [Link-uri]
33. Oymak FS, Demirbaș HM, Mavili E, Akgun H, Gulmez I, Demir R, și colab. Bronșiolita obliterantă care organizează pneumonia. Caracteristici clinice și roentgenologice în 26 de cazuri. Respirație 2005; 72 (3): 254-62. [Link-uri]
34. Kim SJ, Lee KS, Ryu YH, Yoon YC, Choe KO, Kim TS și colab. Semn halo inversat pe CT de înaltă rezoluție a pneumoniei organizatoare criptogene: implicații diagnostice. Am J Roentgenol 2003; 180 (5): 1251-4. [Link-uri]
35. Marchiori E, Zanetti G, Irion KL, Nobre LF, Hochhegger B, Mançano AD, și colab. Semn halo inversat în tuberculoza pulmonară activă: criterii de diferențiere de pneumonia organizatoare criptogenă. Am J Roentgenol 2011; 197 (6): 1324-7. [Link-uri]
36. Marchiori E, Marom EM, Zanetti G, Hochhegger B, Irion KL, Godoy MC. Semnul halo inversat în infecțiile fungice invazive: criterii de diferențiere de organizarea pneumoniei. Piept 2012; 142 (6): 1469-73. [Link-uri]
37. Casullo J, Semionov A. Semn halo inversat în embolie pulmonară acută și infarct. Acta Radiol 2013; 54 (5): 505-10. [Link-uri]
38. Yamamoto MY, Ina Y, Kitaichi M, Harasawa M, Tamura M. Caracteristici clinice ale BOOP în Japonia. Piept 1992; 102: 21S-25S. 41. [Link-uri]
Primit pe 27 august 2013, acceptat pe 20 ianuarie 2014.
Corespondență către: Dr. Felipe Alejandro Olivares Abara.
Bulevardul Larraín # 9100, La Reina.
[email protected]
Tot conținutul acestei reviste, cu excepția cazului în care este identificat, se află sub o licență Creative Commons
Bernarda Morín 488, Providencia,
Caseta 168, Mail 55
Santiago, Chile
Tel.: (56-2) 2753 5520
- Ulcere orale recurente Caracteristici clinice și diagnostic diferențial
- De ce vedete precum Jennifer Aniston, Cristina Pedroche sau Rita Ora poartă în geantă ouă fierte tari
- Panela De ce nu este atât de sănătos pe cât crezi
- Dietele bogate în grăsimi sunt pe cât de sănătoase
- Medicii din Malaga vor aplica criochirurgia ca tratament pentru combaterea obezității Diario Sur