Consultați articolele și conținutul publicat în acest mediu, precum și rezumatele electronice ale revistelor științifice la momentul publicării
Fiți informat în permanență datorită alertelor și știrilor
Accesați promoții exclusive la abonamente, lansări și cursuri acreditate
Revistă Chirurgie și chirurgi Este organismul de diseminare științifică al Academiei Mexicane de Chirurgie, o instituție înființată în 1933, un organism consultativ al Guvernului Federal în domeniul sănătății și al politicilor sociale și consilier al Consiliului General de Sănătate din Mexic. Componența sa este alcătuită din 421 de profesioniști proeminenți din 64 de specialități medicale și chirurgicale și profesioniști din domenii legate de sănătate, ceea ce a contribuit la conferirea corpului, structurii, doctrinei, misiunii, viziunii și prestigiului chirurgiei și medicinei mexicane în context internațional.
Chirurgie și chirurgi Este un exponent al dezvoltării academice, științifice, medicale, chirurgicale și tehnologice în probleme de sănătate în Mexic și la nivel internațional. Articolele științifice originale, cazurile clinice, articolele de recenzie de interes general și scrisorile către editor sunt publicate bilunar în engleză și spaniolă. Articolele sunt selectate și publicate în urma unei analize riguroase, în conformitate cu standardele acceptate la nivel internațional.
Indexat în:
Medicus/Medline, Scopus, Indexul citării științei extins
Urmareste-ne pe:
Factorul de impact măsoară numărul mediu de citații primite într-un an pentru lucrările publicate în publicație în ultimii doi ani.
SJR este o valoare prestigioasă, bazată pe ideea că toate citatele nu sunt egale. SJR folosește un algoritm similar cu rangul de pagină Google; este o măsură cantitativă și calitativă a impactului unei publicații.
SNIP face posibilă compararea impactului revistelor din diferite domenii de subiecte, corectând diferențele de probabilitate de a fi citate care există între revistele de subiecte diferite.
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- fundal
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- fundal
- Scop
- Material si metode
- Criterii de includere
- Criteriu de excludere
- Criterii de eliminare
- Rezultate
- Discuţie
- Concluzii
- Responsabilități etice
- Protecția oamenilor și a animalelor
- Confidențialitatea datelor
- Dreptul la confidențialitate și consimțământul informat
- Conflict de interese
- Bibliografie
Istoria chirurgiei laparoscopice în condiții ginecologice a crescut odată cu progresele Semm, îmbunătățirea instrumentelor, echipamentelor și energiilor, care a permis dezvoltarea în toate domeniile chirurgicale, inclusiv oncologie.
Prezentați experiența inițială în tratamentul afecțiunilor ginecologice benigne și maligne prin laparoscopie, la Spitalul Regional de Alta Specialitate din Oaxaca.
Material si metode
Au fost analizate patruzeci și patru de cazuri, distribuite în: histerectomie radicală de tip III pentru cancerul de col uterin invaziv, histerectomie de tip I pentru cancer de col in situ, histerectomie extrafascială pentru boala benignă, endometru de rutină, ovar de rutină și salpingo-ooforectomie. Variabile: vârstă, indicele de masă corporală (IMC), timpul chirurgical, sângerări, complicații intraoperatorii și postoperatorii, conversie, spitalizare și raport de anatomie patologică.
Histerectomie de tip III; vârsta 40,2 ani, IMC 25,8 kg/m 2, sângerări 238 ml, timp chirurgical 228 min, spitalizare 2,6 zile, fără complicații intraoperatorii sau postoperatorii, dimensiunea tumorii 1,1 cm, 14 noduri disecate, frontieră vaginală și parametrii negativi. Histerectomie tip I pentru cancer de col uterin in situ: 51 ani, IMC 23,8 kg/m 2, sângerări 283 ml, timp operator 127 min, uter 9 cm, spitalizare 2 zile, o conversie datorată leziunii arterei iliace externe cu 1.500 sângerări ml. Rutină endometrială: 50,3 ani, IMC 30,3 kg/m 2, sângerări 83 ml, timp operator 180 min, uter 12,6 cm, spitalizare 2,3 zile, fără complicații.
Gestionarea afecțiunilor pelvine benigne și maligne prin laparoscopie este fezabilă, sigură, cu o spitalizare mai scurtă și o recuperare mai rapidă din activitățile zilnice.
Istoria chirurgiei laparoscopice în bolile ginecologice a progresat odată cu progresele Semm, precum și cu dezvoltarea de instrumente, echipamente și energie care au dus la dezvoltarea acesteia în toate domeniile chirurgicale, inclusiv oncologie.
Pentru a prezenta experiența inițială în tratamentul laparoscopic al bolii ginecologice benigne și maligne în Spitalul Regional de Alta Specialitate din Oaxaca.
Material si metode
S-a efectuat o analiză pe un total de 44 de cazuri, distribuite în: histerectomie radicală de tip III pentru cancerul de col uterin invaziv, histerectomie de tip cervical de tip I in situ, histerectomie extrafascială pentru boală benignă, endometru de rutină, ovar și salpingo-ooforectomie de rutină Variabilele includ vârsta, IMC, timpul chirurgical, sângerarea, complicațiile intraoperatorii și postoperatorii, conversia, șederea în spital și raportul de patologie.
Histerectomie tip III; vârstă 40,2 ani, IMC 25,8 kg/m 2, 238 ml sângerări, timp operator 228 min, 2,6 zile de spitalizare, complicații intraoperatorii sau postoperatorii, dimensiunea tumorii 1,1 cm, 14 ganglioni limfatici disecați, marginea parametrică vaginală și negativă. Histerectomie de tip I cancer de col in situ: 51 ani, IMC 23,8 kg/m 2, 80 ml sângerări, timp operator 127 minute, uter de 9 cm, durata de ședere de 2 zile, o conversie prin leziune a arterei iliace externe, cu sângerare de 1500 ml. Endometru de rutină: 50,3 ani, IMC 30,3 kg/m 2, 83 ml sângerări, timp operator 180 minute, uter 12,6 cm, durata șederii 2,3 zile, fără complicații.
Managementul bolilor pelvine benigne și maligne utilizând laparoscopie este fezabil și sigur, cu spitalizări mai scurte și o recuperare promptă a activităților zilnice.
Nevoia ființei umane de a efectua diagnosticul bolilor într-un mod mai exact l-a motivat să introducă metode invazive de explorare a organelor abdominale.
Explorarea interiorului organismului nostru începe cu introducerea cistoscopului de către Nitze în Societatea Regală și Imperială de Medicină din Viena în 1879, un instrument îmbunătățit în 1886 de Leiter, prin adaptarea unei mici lămpi Edison incandescente 1 .
Dezvoltarea laparoscopiei abdominale a fost inițiată de Kelling, la Dresda, care a folosit cistoscopul urologic descris de Nitze, pe care l-a introdus printr-o gaură deschisă în peretele abdominal al unui câine, pentru a inspecta conținutul intestinal. El a numit această tehnică de explorare „celioscopie” și a prezentat rezultatele la Congresul Societății Medicale și Biologice Germane, la Hamburg, în septembrie 1901 2 .
Ott, ginecolog la Sankt Petersburg, a descris „ventroscopia” în care a vizualizat interiorul cavității printr-o canulă iluminată de un fotofor frontal. În 1910, la Stockholm, Jacobeus 3 a folosit cistoscopul la oameni, l-a introdus în abdomen printr-un trocar, după ce a distins cavitatea cu apă sau aer, pentru a-i explora interiorul și a numit metoda „laparoscopie”, tehnică pe care a reprodus-o în torace. În 1911 Berheim, din Statele Unite, a publicat o lucrare intitulată: „Organoscopie: cistoscopie a cavității abdominale” 4. În 1916 Goetze a dezvoltat un ac de puncție pentru a îmbunătăți insuflarea aerului; Ordoff, în 1920, a perfecționat punctul și l-a făcut piramidal pentru a facilita pătrunderea acestuia; Stone a dezvoltat un dispozitiv de supapă în trocar pentru a preveni scurgerea de gaz. În 1929, Kalk a creat vederea optică de 135 ° cu viziune oblică; Zollikofer, în 1934, a folosit dioxid de carbon în loc de aer pentru insuflarea abdominală, reducând astfel riscul de embolie a aerului și iritație peritoneală 5 .
În 1938, maghiarul Veress, internist din Viena, a proiectat un ac atraumatic pentru crearea pneumotoraxului, care are o teacă externă cu vârf teșit și un stilp intern bont, care se exteriorizează în momentul pătrunderii în cavitatea abdominală. deteriorarea organelor interne, motiv pentru care a fost adoptată imediat pentru producerea de pneumoperitoneu 6 .
Semm 6, ginecolog și inginer din Kiev, a descris insuflatorul automat și, în 1966, a început să efectueze proceduri chirurgicale bine gândite; În plus, el a proiectat un număr mare de instrumente de tăiere, coagulare, ligatură și sutură pentru a putea efectua această intervenție chirurgicală, motiv pentru care este considerat tatăl laparoscopiei și, din acel moment, laparoscopia a intrat pe deplin în domeniul ginecologiei 6 . Istoria histerectomiei datează din secolul al V-lea î.Hr. C. întrucât au existat trimiteri la efectuarea procedurii menționate. În secolul al II-lea d.Hr. În vremea lui Hipocrate se spune că Soranus din Efes a amputat vaginal un uter. În 1517 în Italia, Berengario din Capri a efectuat o histerectomie vaginală și din 1825 există primele date despre încercările de a efectua histerectomii. În 1846, Bellinger a efectuat prima histerectomie abdominală programată.
Odată, la începutul anilor 1900, rata mortalității era mai mică de 1%, histerectomia a devenit o opțiune în tratamentul bolilor și simptomelor ginecologice și a rupt tabuul istoric impus de Johnson, directorul London Medical Chirurgical Review, care a declarat în 1825: «Considerăm că extirparea uterului care nu este asociată cu proeminența sau inversiunea anterioară reprezintă una dintre cele mai crude și mai impracticabile operații concepute sau executate de om 7. Nu este intenția noastră să descurajăm intervențiile chirurgicale îndrăznețe și inovatoare, dar există o limită pe care nu ar fi înțelept să o depășim ».
Această tehnică chirurgicală a avut o evoluție vertiginoasă. În 1984, Semm 6 a efectuat prima histerectomie laparoscopică asistată vaginal; apoi prima histerectomie total laparoscopică a fost efectuată în Pennsylvania în ianuarie 1988 de Reich și colab., și publicată în 1989 7. Mai târziu, același doctor Semm, din Germania, a publicat rezultatele unei tehnici supracervicale, cunoscută sub numele de «histerectomia clasică abdominală Semm» 8 .
Chirurgia oncologică a fost inițial evitată de unii, din cauza riscului de diseminare a celulelor tumorale și a necesității de a zdrobi tumora pentru îndepărtare, deși această paradigmă s-a schimbat atunci când Coptcoal, în 1991, a prezentat la III Congresul de invazie minimă din Boston o nefrectomie radicală pentru un carcinom 9 și Ono și colab. 10 în 1993, 2 cazuri de nefrectomie pentru carcinom renal fără distrugerea rinichiului, care a fost extras cu ajutorul unei mici incizii.
Histerectomia reprezintă cea mai frecventă operație ginecologică efectuată în Statele Unite, cu 555.000, și în Regatul Unit, cu 100.000 de proceduri efectuate anual 11 .
În Statele Unite, în 1997, 63% din histerectomii au fost efectuate deschise și doar 9,9% au fost efectuate laparoscopic, iar 1,5% au fost laparoscopice radicale din cauza bolii maligne; pentru 2001 a crescut la 41 și respectiv 32%, respectiv 12 .
Pe de altă parte, într-un studiu s-a stabilit că numărul de cazuri pentru o curbă de învățare este de 40, iar pentru a reduce timpii chirurgicali, 57. Această curbă este scurtată cu un program de antrenament de bază 24, la începutul procedurilor benigne și cu experiența de a fi efectuat anterior proceduri deschise, deși acest ultim punct este mai discutabil 25. Procentul de conversie din procedura laparoscopică deschisă într-o analiză a 260 de pacienți consecutivi, indiferent de indicele de masă corporală (IMC), vârstă, intervenția chirurgicală anterioară, dimensiunea uterului și tumora a fost de 1,5% 26,27 .
În Spitalul regional de înaltă specialitate din Oaxaca, afecțiunea tractului genital feminin este una dintre cele mai frecvente, iar dintre ele predomină cancerul de col uterin. Programul de chirurgie ginecooncologică laparoscopică (sau minim invazivă) a început în august 2013, cu sfatul unui chirurg oncolog de la Institutul Național al Cancerului și a unui expert în domeniu.
Pentru a prezenta experiența inițială a 44 de cazuri cu boală ginecologică benignă și malignă, tratate prin intervenție chirurgicală minim invazivă.
Material si metode
Din august 2013 până în octombrie 2014, au fost evaluate consecutiv 44 de cazuri de pacienți tratați prin intervenție chirurgicală laparoscopică pentru boala ginecooncologică. Au fost colectate date generale, cum ar fi: vârsta, greutatea, înălțimea și indicele de masă corporală (IMC), diagnosticul preoperator, zilele de spitalizare, timpul chirurgical, sângerarea, dimensiunea uterului, conversia și cauza conversiei, dacă este cazul, diagnosticul post-chirurgical, complicații intraoperatorii și postoperatorii, cu o urmărire de 30 de zile ca timp minim care trebuie inclus și raportul de anatomie patologică: histologie, număr de noduri, parametrii și margini chirurgicale.
Criterii de includere
Au fost incluși toți pacienții cu vârsta de 18 ani și peste, cu orice boală benignă (mase anexe, miomatoză uterină cu elemente mici, medii și mari), maligne (cancer de col uterin in situ, microinvaziv invaziv [IA1, IA2] cancer de col uterin [IB1] cu dimensiunea tumorii de 2 cm sau mai puțin, cancer endometrial în stadiu incipient, sarcom uterin) sau afecțiune suspectată de malignitate (tumoră pelviană: ovar, hiperplazie endometrială simplă sau complexă cu sau fără atipie).
Criteriu de excludere
Tumori mai mari de 2 cm în colul uterin, neuropatie sau boli de inimă care ar contraindica anestezia generală.
Criterii de eliminare
Pacienți la care s-a început procedura chirurgicală laparoscopică, dar procedura a fost convertită datorită prezentării datelor de boală avansată, cu limfadenopatie retroperitoneală, carcinomatoză peritoneală și implanturi în omentul supramesocolic.
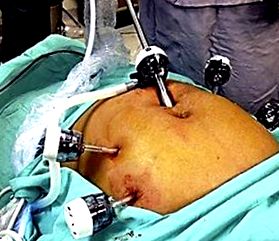
Poziția pacientului și plasarea trocarilor.
- Stenoză esofagiană; Gică benignă la câine (și II) PortalVeterinaria
- Bifați bifele la câini - simptome și tratament
- Simptomele bolii Crohn, dieta și tratamentul Salud Sanalalá
- BPOC Simptome și tratament al bolii pulmonare obstructive CinfaSalud
- Tratamentul și prevenirea hipertrofiei benigne de prostată