Consultați articolele și conținutul publicat în acest mediu, precum și rezumatele electronice ale revistelor științifice la momentul publicării
Fiți informat în permanență datorită alertelor și știrilor
Accesați promoții exclusive la abonamente, lansări și cursuri acreditate
Chirurgia spaniolă este organismul oficial al Asociației Spaniole a Chirurgilor (AEC) și al Societății Spaniole de Chirurgie Toracică (SECT), ambele societăți științifice cuprind majoritatea chirurgilor generali și toracici, precum și alte subspecialități ale chirurgiei spaniole. Revista este cel mai bun exponent al dezvoltării tehnice și conceptuale a chirurgiei spaniole, în așa fel încât în paginile sale, similar evoluției pe care chirurgia a experimentat-o în lume, o atenție sporită este dedicată aspectelor biologice și clinice ale patologiei chirurgicale, transcendând astfel actul operativ care în trecut a constituit centrul principal al atenției în acest domeniu al medicinei. Conținutul revistei este structurat în secțiunile originale, recenzii, note clinice și scrisori către editor, iar articolele sunt selectate și publicate după o analiză riguroasă, în conformitate cu standardele acceptate la nivel internațional.
Indexat în:
SCIE/JCR, Index Medicus/Medline, IBECS, IME
Urmareste-ne pe:
Factorul de impact măsoară numărul mediu de citații primite într-un an pentru lucrările publicate în publicație în ultimii doi ani.
CiteScore măsoară numărul mediu de citări primite pentru fiecare articol publicat. Citeste mai mult
SJR este o valoare prestigioasă, bazată pe ideea că toate citatele nu sunt egale. SJR folosește un algoritm similar cu rangul de pagină Google; este o măsură cantitativă și calitativă a impactului unei publicații.
SNIP face posibilă compararea impactului revistelor din diferite domenii de subiecte, corectând diferențele de probabilitate de a fi citate care există între revistele de subiecte diferite.
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- Introducere
- rezumat
- Cuvinte cheie
- Abstract
- Cuvinte cheie
- Introducere
- Metode
- Rezultate
- Discuţie
- Autor/colaboratori
- Conflict de interese
- Mulțumiri
- Bibliografie
Gastrectomia verticală (VG) a devenit o tehnică cu o entitate proprie a cărei indicație selectivă sau globală rămâne subiectul controversei. Rezultatele greutății pe 5 ani sunt eterogene. Scopul studiului este de a identifica posibili factori de prognostic pentru pierderea insuficientă în greutate după VG.
Studiu retrospectiv multicentric al VG cu urmărire mai mare de un an. Este considerat eșec dacă PSP 50%. Studiul de regresie Cox univariat și multivariat este efectuat pentru a determina factorii care influențează eșecul în greutate la 1, 2 și 3 ani de urmărire.
Au fost incluși 1.565 de pacienți operați în 29 de spitale. PSP la un an: 70,58 ± 24,8; la 3 ani 69,39 ± 29,2; la 5 ani 68,46 ± 23,1. Pacienți cu PSP 50 (considerat insuficiență ponderală): 17,1% în primul an, 20,1% la 3 ani, 20,8% la 5 ani. Variabilele care au arătat o relație cu insuficiența în greutate în studiul univariat au fost: IMC> 50 kg/m 2, vârsta> 50 de ani, DM2, HBP, OSA, boli de inimă, diferite comorbidități asociate, distanță de pilor> 5 cm, lumânare> 40 F, tratament antiplachetar. Depășirea depășește rezultatele. Variabilele care s-au dovedit a fi factori predictivi ai eșecului în urma monitorizării au fost DM2 și IMC.
VG este asociat cu o scădere satisfăcătoare în greutate la 79% dintre pacienți în primii 5 ani; cu toate acestea, unele variabile precum IMC> 50, DM2, vârsta> 50, prezența diferitelor comorbidități, o secțiune la mai mult de 4 cm de pilor sau lumânarea> 40 F pot crește riscul de insuficiență ponderală.
Gastrectomia mânecii (SG) a devenit o tehnică de sine stătătoare, deși o indicație selectivă sau globală rămâne controversată. Datele privind pierderea în greutate la 5 ani sunt eterogene. Scopul studiului este de a identifica posibili factori de prognostic ai pierderii în greutate insuficiente după SG.
S-a efectuat un studiu multicentric retrospectiv SG cu urmărire de peste un an. Eșecul este luat în considerare dacă EWL> 50%. Au fost efectuate studii univariate și multivariate de regresie Cox pentru a identifica factorii prognostici ai eșecului pierderii în greutate la 1, 2 și 3 ani de urmărire.
În total sunt incluși 1.565 de pacienți tratați în 29 de spitale. PSP pe an: 70,58 ± 24,7; 3 ani 69,39 ± 29,2; 5 ani 68,46 ± 23,1. Pacienți cu EWL 50 (considerat eșec): 17,1% în primul an, 20,1% la 3 ani, 20,8% la 5 ani. Variabilele cu influență asupra eșecului pierderii în greutate în analiza univariată au fost: IMC> 50 kg/m 2, vârsta> 50 ani, DM2, hipertensiune arterială, OSA, boli de inimă, comorbidități multiple, distanță de pilor> 4 cm, bougie> 40 F, tratamentul cu agenți antiplachetari. Întărirea suturii a îmbunătățit rezultatele. În studiul multivariat DM2 și IMC sunt factori independenți de eșec.
SG asociază o pierdere în greutate satisfăcătoare la 79% dintre pacienți în primii 5 ani; cu toate acestea, unele variabile cum ar fi IMC> 50, vârsta> 50, prezența mai multor comorbidități, mai mult de 5 cm secțiune a pilorului sau bougie> 40 F pot crește riscul eșecului de pierdere în greutate.
Este proiectat un studiu retrospectiv de cohortă multicentric. Sunt incluși pacienții cu următoarele criterii de selecție: IMC> 40 kg/m 2 sau IMC> 35 kg/m 2 cu 2 comorbidități; cu mai mult de un an de evoluție a obezității morbide; fără contraindicații medicale sau psihiatrice pentru chirurgia bariatrică; cu capacitatea de a înțelege recomandările și care a fost supus unui VG între 2006 și 2012 într-unul din spitalele participante la studiu, cu un an sau mai mult de urmărire.
Tehnică: Pacientul este așezat în decubit dorsal și chirurgul se află între picioarele pacientului sau pe partea dreaptă. Se efectuează un pneumoperitoneu și se pun 4-5 trocare în hemiabdomenul superior. Vasele scurte sunt secționate dintr-o zonă apropiată de pilor până când unghiul Hiss este complet. De obicei, se pune o lumânare și se realizează o secțiune gastrică sau capsare, se îndepărtează curbura gastrică mai mare și se lasă un stomac tubular cu o dimensiune ajustată la calibrul lumânării utilizate.
A doua etapă este definită ca o intervenție chirurgicală de revizuire efectuată după VG în care tehnica inițială este modificată și devine o altă tehnică bariatrică, cum ar fi un bypass gastric, un comutator duodenal sau un comutator duodenal al unei anastomoze. Îndepărtarea părții excesive a stomacului în cazul dilatării VG inițială este, de asemenea, considerată a doua etapă.
Variabilele considerate ca potențiali factori predictivi sunt inițiale (înainte de operație sau perioada perioperatorie imediată). Variabilele incluse au fost: 1) variabile demografice și comorbidități: vârstă, sex, greutate, înălțime, IMC, fumat, tratament cu anticoagulante orale sau antiagregante, boli de inimă, hipertensiune arterială (HBP), diabet de tip 2 (DM2), artropatie, dislipidemie, sindrom de apnee obstructivă în somn (OSAS); 2) variații tehnice: chirurg, distanța până la pilorul primei capse, grosimea dopului, armătura și tipul; 3) Complicații colectate: dehiscență/fistulă, hemoperitoneu, sângerări linii discontinue, pneumonie, atelectazie, tromboembolism pulmonar, reoperare, deces; 4) ședere postoperatorie; 5) urmărire: greutate la 1, 2, 3, 4 și 5 ani, evoluția comorbidităților la sfârșitul urmăririi (hipertensiune arterială, OSA, artropatie, DM2).
O foaie standardizată Microsoft Excel a fost trimisă tuturor centrelor participante și fiecare centru a completat-o cu date din bazele lor de date potențiale. Pacienții și-au dat consimțământul pentru ca datele lor anonimizate să fie colectate și utilizate în studii științifice. Datele au fost transmise coordonatorului studiului. Cu datele primite, a fost creat un registru global al studiului multicentric în care au fost calculate variabilele intermediare suplimentare necesare pentru exploatarea datelor și valorile statistice. O variabilă specifică a fost stabilită pentru a înregistra experiența progresivă dobândită de fiecare dintre chirurgii în mod specific în intervenția GV.
Analiza statistică a fost efectuată cu software-ul statistic SPSS versiunea 21.0 (SPSS Inc., Chicago, IL, SUA). Datele descriptive au fost exprimate ca medie ± deviație standard sau procent. Pentru studiul univariat, testul Chi-pătrat sau testul Fisher au fost utilizate atunci când este necesar pentru a compara variabilele calitative și testul ANOVA sau Mann-Whitney pentru a compara variabilele cantitative. Modelul de regresie Cox cu metoda „pași înapoi” a fost utilizat pentru a evalua factorii de risc pentru eșecul pierderii în greutate la un an, doi ani și trei ani, stabilind timpul până la apariția PSP ca variabilă dependentă. Este mai mare de 50% (PSP> 50) pentru prima dată. Supraponderalitatea se calculează din greutatea corespunzătoare IMC> 25 kg/m 2. Se evaluează procentul pacienților care au câștigat în greutate în ani succesivi după atingerea obiectivului.
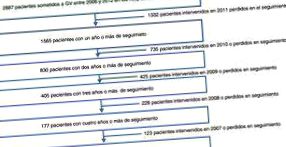
Datele au fost colectate de la 1.565 de pacienți care au suferit VG, cu o urmărire de peste un an de la cele 29 de centre participante. Pierderile de urmărire datorate mortalității (inclusiv perioada imediată postoperatorie la 30 de zile) au fost de 0,5%. Urmărirea mediană a fost de 2 ani, cu un interval intercuartil între 1 și 3 ani (Fig. 1).
Fluxul de pacienți incluși în studiu în fiecare an de urmărire.
- P; scăderea în greutate îmbunătățește calitatea pielii căprioară cu 20%; sau, bucurie; un studiu - T; lam - Agenție
- Oboseala erectorului lombar după un maraton; n; studiu de caz; doar Jurnalul Ibero-American de
- Janet Jackson prezintă noua ei figură după ce a urmat un program de slăbire
- Jake Gyllenhaal surprinde după ce a slăbit 10 kilograme
- Faceți Pilates să slăbească Studiul Prado