Hemoragia postpartum (PPH) este definită în mod obișnuit ca pierderea de sânge de 500 ml sau mai mult în 24 de ore după naștere. PPH este principala cauză a mortalității materne în țările subdezvoltate și principala cauză a aproape un sfert din totalul deceselor materne la nivel mondial (Organizația Mondială a Sănătății)
Toate femeile însărcinate pot suferi pierderi de sânge care pun viața în pericol în timpul nașterii; femeile cu anemie sunt deosebit de vulnerabile, deoarece nu pot tolera nici măcar pierderea de sânge moderată. De aceea fiecare femeie ar trebui să fie atent observată în perioada postpartum.
Pe baza dovezilor disponibile, Confederația Internațională a Moașelor (ICM) și Federația Internațională de Ginecologie și Obstetrică (FIGO) au făcut două declarații comune privind prevenirea și gestionarea PPH în 2003 și 2008. Ulterior, în 2014, OMS a publicat documentul „Recomandările OMS pentru prevenirea și tratamentul hemoragiei postpartum”
În decembrie 2016, Colegiul Regal de Obstetricieni și Ginecologi a prezentat o actualizare a ghidului său publicat în 2009 sub titlul „Prevenirea și tratamentul hemoragiei postpartum”.
Mai jos prezentăm un rezumat al recomandărilor conținute în acesta cu privire la predicția și prevenirea hemoragiei postpartum.
Rezumatul recomandărilor
Predicția și prevenirea hemoragiei postpartum
Recomandările se concentrează pe răspunsul la două întrebări:
Care sunt factorii de risc pentru dezvoltarea PPH? și cum pot fi reduse la minimum?
- Factori de risc
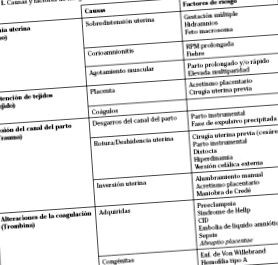
Mai multe studii de caz-control au identificat factorii de risc prenatal și intrapartum pentru PPH (Tabelul 1), deși majoritatea cazurilor de PPH nu au factori de risc identificabili. Societatea obstetricienilor și ginecologilor din Canada a publicat un ghid privind prevenirea și gestionarea PPH. Rezumă cauzele PPH în raport cu anomaliile unuia sau mai multora dintre cei patru factori etiologici principali, cunoscuți prin regula mnemonică a celor patru „Ts”: Tsau nu, Trauma, Tejido și Trombină.
Cea mai frecventă cauză a PPH este atonia uterină.
În ciuda limitărilor metodologice, aceste studii oferă un ghid pentru nivelurile de risc (Tabelul 2), care poate ajuta clinicienii în recomandările lor adresate femeilor despre locul nașterii.
| masa 2 | ||
| Factorii de risc și nivelurile lor de risc asociate pentru PPH | ||
| Factor de risc | Cele 4 „T” | SAU (IÎ 95%) |
| Sarcina multiplă | Ton | 3,30 (1,00-10,60) |
| HPP anterioară | Ton | 3.60 (1.20-10.20) |
| Preeclampsie | Trombina | 5,00 (3,00 - 8,50) |
| Macrosomia fetală | Ton | 2,11 (1,62 - 2,76) |
| Lipsa progresului în etapa a doua | Ton | 3,40 (2,40-4,70) |
| A treia etapă prelungită a travaliului | Ton | 7,60 (4,20-13,50) |
| Retenția placentei | Țesut | 7,83 (3,78-16,22) |
| Placenta accreta | Țesut | 3,30 (1,70-6,40) |
| Epiziotomie | Trauma | 4,70 (2,60-8,40) |
| Lacrima perineală | Trauma | 1,40 (1,04-1,87) |
| Anestezie generala | Ton | 2,90 (1,90-4,50) |
recomandări:
Considerații despre gestionarea activă a celei de-a treia etape a travaliului:
Mai multe recenzii Cochrane au abordat profilaxia în cea de-a treia etapă a travaliului pentru femeile cu naștere vaginală. Aceste studii au stabilit că atât managementul activ, cât și utilizarea uterotonicelor profilactice în a treia etapă a travaliului reduc riscul de PPH. Managementul activ al celei de-a treia etape a travaliului implică utilizarea intervențiilor (inclusiv utilizarea uterotonicelor, prinderea timpurie a cordonului ombilical și tracțiunea controlată a cordonului) pentru a accelera livrarea placentei cu scopul de a reduce pierderile de sânge. În tratamentul gravidelor, se așteaptă semne de separare placentară, iar placenta se detașează spontan.
O analiză sistematică Cochrane a constatat că, la femeile cu factori de risc multipli pentru sângerare, managementul activ a arătat o reducere a riscului mediu de sângerare primară maternă la naștere (mai mult de 1000 ml, RR = 0,34, IC 95% 0,14-0,87) și maternă Hb mai puțin de 90 g/l după naștere (RR medie 0,50, IÎ 95% 0,30-0,83).
Cu toate acestea, gestionarea activă a nașterii are ca rezultat o greutate mai mică la naștere, reflectată de un volum mai mic de sânge din prinderea timpurie a cordonului ombilical.
Toate acestea trebuie luate în considerare la formularea următoarelor
Recomandări:
Concluzii:
- Nu există dovezi că o manevră pe care o executăm aproape automat după naștere, masajul uterin, are utilitate preventivă împotriva hemoragiei postpartum.
- Strângerea precoce de rutină a cordonului ombilical ar trebui evitată ca metodă de prevenire a hemoragiei postpartum, întrucât privește nou-născutul de beneficiile așteptării strângerii.
- Este posibil să se reducă incidența hemoragiei postpartum în prezent, urmând câteva recomandări susținute de dovezi, cum ar fi utilizarea uterotonice în mod obișnuit în a treia perioadă de travaliu.
- Sunt necesare cercetări suplimentare, având în vedere importanța și amploarea problemei.
- Prevenirea diabetului Femeia locală împărtășește știrile despre pierderea în greutate,
- Prevenirea diabetului Femeia locală împărtășește știrile despre pierderea în greutate,
- Mituri postpartum despre sex și sarcină
- Prevenirea prolapsului uterin și reeducarea națiunilor fizice ale planșeului pelvin
- Plan de instruire ce este, simptome, cauze, prevenire și tratament Medici de top