REV CHIL OBSTET GINECOL 2011; 76 (1): 15-20
LUCRĂRI ORIGINALE
CONTROL ECOGRAFIC POST-INSERARE A DISPOZITIVULUI INTRAUTERIN
Daniel Veloso M. 1, Germán Lobos A. a, Norma Aliste S. b, Carla Rojas G. b, Pilar García M. b, Pascal Patrick Matzler. c
1 CESFAM Carlos Trupp și Facultatea de Științe ale Sănătății, Universidad Católica del Maule, Talca, Chile.
un inginer comercial, CEGIS, Universitatea din Talca,
b Moase, CESFAM Carlos Trupp,
c Profesor de engleză, Institutul de Studii Generale, Universidad Católica del Maule, Talca, Chile.
Introducere: Dispozitivele intrauterine (DIU) sunt metode contraceptive reversibile, utilizate pe scară largă în lume. Se estimează că 120 de milioane de femei folosesc DIU în lume pentru contracepție. Scop: Evaluează factorii de risc care pot fi legați de inserarea incorectă a DIU. Metodă: 93 de pacienți de la un centru de sănătate pentru familie din orașul Talca, Chile. Folosind tabele de urgență, s-au calculat diferite măsuri de asociere și s-au comparat cazurile de DIU prost poziționat cu cazurile cu unul sau mai mulți factori de risc identificați. Rezultate: S-a găsit o incidență a DIU poziționat incorect de 15,8%, din care a existat 2,1% perforație uterină, 2,1% pentru DIU încorporat și 11,8% pentru DIU descendent. Factorii de risc pentru DIU poziționat incorect au fost identificați ca cicatrice prin cezariană (RR: 2,31), inserție dificilă (RR: 3,31) și opinia unui rezultat îndoielnic (RR: 3,64), cu o sensibilitate de 73,3%. Concluzii: Ecotomografia transvaginală este un instrument crucial pentru confirmarea inserției corecte a DIU și ar trebui să fie o examinare de rutină în prezența oricăruia dintre factorii de risc identificați.
CUVINTE CHEIE: Dispozitiv intrauterin, factori de risc, ecografie transvaginală
Fundal: Dispozitivele intrauterine (DIU) sunt metode reversibile de control al nașterii care sunt utilizate pe scară largă în întreaga lume. Se estimează că 120 de milioane de femei folosesc DIU în lume ca contraceptiv. Scop: Pentru a evalua factorii de risc care pot avea legătură cu inserarea incorectă a DIU. Metode: Eșantionul a inclus 93 de pacienți ai unui centru de sănătate pentru familie, Talca, Chile. Folosind tabele de urgență, au fost calculate diferite măsuri de asociere, iar cazurile de DIU poziționat incorect au fost comparate cu cazurile în care au fost identificați unul sau mai mulți factori de risc. Rezultate: Am găsit o incidență de 15,8% a DIU poziționat incorect, dintre care 2,1% au prezentat perforație uterină, 2,1% cu încorporarea DIU și 11,8% cu DIU descendent. Am identificat următorii factori de risc pentru DIU poziționat incorect: operație cezariană (RR: 2,31), dificultate la inserare (RR: 3,31) și opinia medicului despre un rezultat incert (RR: 3,64), cu o sensibilitate de 73,3%. Concluzii: Ecografia transvaginală este un instrument crucial pentru confirmarea inserției adecvate a DIU și ar trebui considerată o examinare de rutină atunci când sunt prezenți oricare dintre factorii de risc identificați.
CUVINTE CHEIE: Dispozitiv intrauterin, factori de risc, ultrasunografie transvaginală
INTRODUCERE
Dispozitivele intrauterine (DIU) sunt metode contraceptive (1) utilizate într-o proporție foarte variabilă în diferite țări (2). În Chile, este utilizat de aproximativ 55% dintre femeile alocate sistemului public de sănătate (3).
DIU oferă cel mai bun raport cost-eficiență (4), deci ar trebui să fie de top printre opțiunile disponibile pentru metoda contraceptivă (CAM) (5). Riscul de boală inflamatorie pelviană (PID) este de 1-2 evenimente la 1.000 de femei/an, similar cu riscul utilizatorilor non-DIU (6). DIU nu crește riscul de infertilitate tubară, sarcină ectopică și PID (7). Cercetări recente au raportat o rată de 40% a pierderilor reproductive pentru sarcinile cu DIU (8).
DIU de cupru cel mai utilizat în Chile este T-Cu 380A, aprobat de FDA (9). Mecanismul contraceptiv de acțiune al DIU din cupru este divers (10), ar putea chiar inhiba transportul spermei (11).
Sângerările excesive și durerea sunt efecte adverse ale DIU (12), care apare la 1/1000 inserții și poate depăși o frecvență de 1/100 inserții (13), în funcție de variabile precum experiența operatorului, dimensiunea și poziția uterului, prezența malformațiilor uterine și a perioadei postpartum sau post-avort (14).
Ghidurile Lippes (15) au fost foarte utile pentru controlul poziției corecte a DIU împreună cu radiografia. În prezent, ecografia ginecologică transvaginală este standardul de aur pentru controlul DIU. Diferiti autori au folosit distanța dintre capătul superior al dispozitivului și fundul uterului, fundul endometrului și de la endometru-miometru, ca indicatori ai poziției corecte a DIU (16,17).
Obiectivul principal al prezentului studiu este de a evalua factorii de risc care pot fi legați de inserția incorectă a DIU folosind ultrasunografie.
PACIENTI ȘI METODE
Într-o unitate de asistență medicală primară din orașul Talca, Chile, a fost efectuat un studiu de cohortă asupra femeilor care îndeplinesc criteriile de selecție ale OMS și Normele naționale pentru reglementarea fertilității Ministerului Sănătății (MINSAL) (18) pentru utilizarea DIU, la care a fost introdus un T-Cu 380A. Au participat un total de trei moașe autorizate și instruite pentru a efectua procedura de inserare a DIU și un specialist în ginecologie și obstetrică. O moașă a fost instruită și instruită în controlul ultrasunetelor,
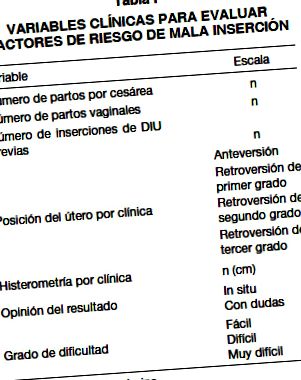
care a efectuat evaluările cu un aparat cu ultrasunete transductor vaginal în aceeași zi de introducere. A fost aplicat un instrument pentru a evalua factorii de risc pentru inserția slabă cu variabile clinice (Tabelul I) și variabile cu ultrasunete (Tabelul II). Considerăm o localizare corectă a DIU (in situ) atunci când ramura sa longitudinală este complet în cavitatea endometrială, luând fundul endometrial ca limită proximală și endocervixul ca limită distală, definit ca punctul de tranziție între stratul endometrial și linia endo-cervicală. Un DIU prost poziționat (heterotopic) a fost considerat a fi unul care nu îndeplinește această condiție, fiind împărțit într-un DIU coborât (ramura longitudinală ocupă endocervixul pentru o lungime mai mare decât distanța de la capătul proximal la fundul endometrial), încorporat (orice parte a dispozitivului trece prin endometru) și ectopic sau extrauterin (DIU a ieșit din limitele seroasei uterine).
Pentru a contrasta independența sau asocierea între variabilele categorice nominale, s-a efectuat o analiză descriptivă pe baza tabelelor de contingență, luând în considerare poziția DIU prin ultrasunete ca variabilă de referință (0 = in situ, 1 = heterotopic) și ca variabile de contrast diferiți factori de risc pentru variabilele clinice și ecografice: numărul de nașteri vaginale (VNC), numărul de nașteri prin cezariană (NPC), numărul de inserție (NIN), poziția uterină după clinică (PUC), histerometria de histerometrie (HPH), opinia rezultatului inserția (ORI), gradul de dificultate al inserției (GDI), poziția uterului prin ultrasunete (PUE), histerometria prin ultrasunete (HPE). Definiția variabilelor este prezentată în Tabelul III.
Pentru analiza statistică, datele au fost colectate într-o foaie de calcul electronică și analizate în programul SPSS 15. Au fost organizate în tabele cu intrare dublă (tabele de contingență), unde fiecare intrare reprezintă un criteriu de clasificare (sau variabilă categorică). În acest fel, frecvența (numărul de cazuri) apare în căsuțe cu informații despre relația dintre cele două criterii. Tabelul IV prezintă tabelele de contingență în care în toate cazurile variabila rând este poziția DIU prin ultrasunete (PDIUE). Chi-pătratul lui Pearson (X 2) a fost utilizat pentru a măsura independența sau asocierea între variabile și intensitatea asocierii (19). Au fost analizate variabilele cu o estimare a riscului relativ, cu un interval de încredere de 95% și un nivel de semnificație de 5%.
Au fost studiate un total de 93 de femei cărora li s-a inserat un DIU T-Cu 380A între martie 2008 și august 2009, al cărui profil epidemiologic este descris în Tabelul V. Incidența DIU prost poziționat imediat după inserarea în ultrasunete transvaginale a fost de 15,8%. Dintre acestea, incidența perforației și incrustării DIU în miometru a fost de 2,1%. Cele două cazuri de perforație au fost asimptomatice în timpul procedurii, care au fost raportate ca fiind dificile și cu îndoieli cu privire la rezultatul acesteia: unul dintre ele a rămas în spațiul vezicouterin, în raport cu cicatricea cezariană și celălalt a fost în cul sac. Ambele cazuri au fost ulterior soluționate prin laparoscopie și, respectiv, culdotomie. Cele două DIU încorporate în miometru au fost îndepărtate prin tracțiune pe ghidaje fără complicații. 11,8% au fost parțial reduse, ocupând o parte din endocervix. Dintre acestea, 2 au fost extrase deoarece mai mult de jumătate din ramura sa a fost găsită în canalul cervical, în rest, DIU a fost lăsat in situ (9 cazuri) (Tabelul V).
S-a observat o intensitate semnificativă statistic de asociere între poziția DIU prin ultrasunete (variabilă de referință) și opinia rezultatului inserției (ORI) și gradului de dificultate de inserție (GDI), ambele la valoarea p
S-a observat, de asemenea, o intensitate semnificativă statistic a asocierii între variabila de referință și numărul de nașteri prin cezariană (NPC), la valoarea p
La gruparea variabilelor cu unul sau mai mulți factori de asociere clinică semnificativi din punct de vedere statistic găsiți în Tabelul VI (GDI, ORI, NPC), considerați ca risc pentru cazurile de PDIUE într-un tabel cu intrare dublă, sa constatat că, în cazul unui test pozitiv factori de risc, există o probabilitate de 73,3% ca femeile cu DIU "heterotopic" să fie detectate, iar cu un test negativ, există un 92,6% că DIU este "in situ" (Tabelul VII).
În literatura de specialitate sunt descriși mai mulți factori de risc pentru perforația uterină, mulți dintre ei fără o bază clară. În Turcia, un studiu realizat de Ca-liskan și colab. (14), cu un eșantion de 8343 de femei care utilizează TCu380A, a analizat mai mulți factori de risc precum paritatea, avorturile anterioare, operațiile cezariene, timpul de inserție postpartum și experiența operatorului. Ea a putut găsi inserția ca factor de risc numai înainte de 6 luni de la naștere. În studiul nostru, spre deosebire de lucrările lui Caliskan, am constatat că cicatricile anterioare prin cezariană sunt un factor de risc pentru un DIU „heterotopic” [RR: 2,31; IC 95% 1,24 - 4,31; p = 0,026].
Nu au fost găsite informații în literatura de specialitate cu privire la opinia operatorului cu privire la dificultatea procedurii sau sentimentul rezultatului scontat. Există doar rapoarte de recomandări privind tehnica și pregătirea necesară a personalului medical (2,9,10,18), cu toate acestea, în niciunul dintre aceste studii opinia operatorului cu privire la procedura de inserție nu a fost considerată factor de risc.
În studiul nostru am constatat că cei mai importanți factori de risc pentru DIU „heterotopice” sunt dependenți de opinia operatorului. Gradul de dificultate [RR 3.31; IC 95% 1,53 - 7,15; p = 0,008] și gradul de satisfacție [RR 3,64; IC 95% 1,65 - 8,04; p = 0,005] raportat de operator cu privire la rezultatul procedurii de inserție, precum și un istoric de cicatrică prin cezariană formează o triază de risc semnificativ, cu o sensibilitate de 73,3% și o valoare predictivă negativă de 92,6%, ceea ce face ca identificarea acestor variabile de mare importanță.
Nu includem variabile posibile, inserarea imediat postpartum sau inserarea înainte de 3 luni de puerperiu, deoarece această practică este excepțională în unitatea noastră de lucru.
CONCLUZII
Datorită incidenței ridicate a steriletului heterotopic găsit de grupul nostru (15,8%), ultrasunetele reprezintă pentru noi un instrument foarte important în controlul post-inserare al DIU și ar trebui să fie efectuate în mod curent. Identificarea unuia sau mai multor factori de risc pentru un DIU inserat incorect, cum ar fi o cicatrice de cezariană anterioară, o procedură de inserție dificilă sau îndoieli cu privire la rezultatul procedurii, fac obligatoriu un control cu ultrasunete imediat după inserare. Este necesar un studiu multicentric pentru a răspunde dacă factorii de risc identificați de grupul nostru se repetă în restul rețelei de asistență medicală.
MULȚUMIRI: Autorii recunosc sprijinul Centrului de Sănătate Familială Carlos Trupp (CESFAM) din Talca și al Centrului de Studii în Managementul Instituțiilor Sanitare (CEGIS) al Universității din Talca.
BIBLIOGRAFIE
1. CINE. 2006. Fișă informativă privind mortalitatea maternă. Organizația Mondială a Sănătății, Divizia de Sănătate Familială. Geneva, Italia. [Link-uri]
2. d'Arcangues C. Utilizarea la nivel mondial a dispozitivului intrauterin pentru contracepție. Contracepție 2007; 65: 389-95. [Link-uri]
3. MINSAL. Statistici vitale. Ministerul Sănătății din Chile. Santiago, Chile: MINSAL; 2005, 83-92 pp. [Link-uri]
4. Asociația profesioniștilor din sănătatea reproducerii. Metode contraceptive non hormonale: un ghid rapid de referință pentru medici. Washington, DC: ARHP; 2006. [Link-uri]
5. Colegiul American de Obstetricieni și Ginecologi. Opțiuni de control al nașterii pentru femei - dispozitive intrauterine (DIU). Washington, DC: ACOG; 2007. [Link-uri]
6. Stubbs E, Schamp A. Dovezile sunt în. De ce DIU sunt încă afară? Percepțiile medicilor de familie cu privire la risc și indicații. Can Fam Physician 2008; 54: 560-6. [Link-uri]
7. Gold M, Johnson L. Dispozitive intrauterine și adolescenți. Curr Opin Obstet Gynecol 2008; 20: 464-9. [Link-uri]
8. Inal MM, Ertopcu K, Ozelmas I. Evaluarea a 318 cazuri de sarcină intrauterină cu un dispozitiv intrauterin. Eur J Contracept Reprod Health Care 2005; 10: 266-71. [Link-uri]
9. Evans AT. Manual de obstetrică. Ediția a șaptea. Philadelphia, PA. Lippincott Williams & Wilkins, 2000; 91-9. [Link-uri]
10. Alvares F, Brache V, Fernández E. Noi perspective asupra modului de acțiune a dispozitivelor contraceptive intrauterine la femei. Fertil Steril 1988; 49: 768-73. [Link-uri]
11. Salamanca A, Carrillo M, Beltrán E, Clavero P. Evaluarea sonografică transvaginală a contractilității subendo-metrial-miometriale la femeile care utilizează un dispozitiv intrauterin cu eliberare de cupru. Contracepție 2008; 77: 444-6. [Link-uri]
12. Fantasy H. Opțiuni pentru contracepția intrauterină. J Obs Gyn Neonat Nurs 2008; 37: 375-83. [Link-uri]
13. Anderson K, Ride-Blomqvist E, Lindell K, Odlind V, Milson I. Perforarea cu devider intrauterin. Raport dintr-un sondaj suedez. Contracepție 1998; 57: 251-5. [Link-uri]
14. Caliskan E, Oztürk N, Dilbaz BO, Dilbaz S. Analiza factorilor de risc asociați cu perforația uterină de către dispozitivele intrauterine. Eur J Contracept Reprod Health Care 2003; 8: 150-5. [Link-uri]
15. Lippes J. Dezvoltarea unei bucle din plastic și instrucțiuni pentru inserarea unei bucle intrauterine. Lucrările primei conferințe internaționale privind contracepția intrauterină. Excerpta Medica Foundation 1962, Intl Congress Series 54: 69-145. [Link-uri]
16. Kratochwil A. Utrachall diagnostik in der gynäkologies. Gynäkologie 1976; 9: 166-80. [Link-uri]
17. Faundes D, Perdigao A, Faundes A, Bahamondes L, Petta CA. DIU în formă de T se acomodează în poziția lor în primele 3 luni de la inserare. Contracepția 2000; 62: 165-8. [Link-uri]
18. MINSAL. Norme naționale privind reglementarea fertilității. Ministerul Sănătății din Chile. Santiago, Chile: MINSAL; 2007. [Link-uri]
19. Cerda J, Villarroel L. Interpretarea testului chi-pătrat (X 2) în cercetarea pediatrică. Rev. Chil Pediatr 2007; 78: 414-7. [Link-uri]
20. Pearson K. Pe baza unui criteriu conform căruia un sistem dat de devieri de la probabil în cazul unui sistem de variabile corelat este Duch, se poate presupune în mod rezonabil că a apărut din eșantionarea aleatorie. Revista filozofică 1900; 50: 157-75. [Link-uri]
Tot conținutul acestei reviste, cu excepția cazului în care este identificat, se află sub o licență Creative Commons
Román Díaz # 205, Depto. 205, Providencia
Tel.: (56-2) 22350133
Fax: (56-2) 22351294
- DIU Ginesur dispozitiv intrauterin
- Cum să slăbești în postpartum
- Consistoriul instalează sisteme de control în stațiile de pompare
- Sportul, fără control caloric al dietei, nu slăbește El Correo
- Calculatorul în controlul proceselor industriale